Содержание:
- 1 Доброкачественные новообразования
- 2 Недоброкачественные опухоли
- 3 Мозоль или кондилома? Как отличить?
- 4 Виды папиллом
- 5 Лечение
- 6 Отличительные признаки
- 7 Причины
- 8 Разновидности
- 9 Способы удаления
- 10 Медикаментозное лечение
- 11 Иммуномодуляторы
- 12 Кератилитики
- 13 Местные некротические средства
- 14 Оперативное лечение
- 15 Народные методы
- 16 Специфика удаления бородавок на ладони у ребенка
- 17 Что это за болезнь?
- 18 Почему появляется болезнь и каковы ее симптомы
- 19 Как протекает болезнь?
- 20 Безоперационное лечение заболевания
- 21 Методы хирургического лечения
Руки подвергаются влиянию внешней среды постоянно — они открыты в любую пору года. Проблемы с кожей — сухость, шелушение знакомы всем, как и методы борьбы с ними. Возникновение вздутий на поверхности кожи является первым тревожным звонком, на котором стоит заострить внимание. Что же может послужить причиной их появления и как лечить эту проблему?

Доброкачественные новообразования
- липома (жировик) — причиной появления, чаще всего, является нарушение обмена веществ или гормональный сбой. Соединительно-тканная опухоль, безболезненная и легкоподвижная. В большинстве случае не перерождается в рак, но при глубокой локации в соединительных тканях может перейти в липосаркому. Является наследственным заболеванием. Лечиться энуклеацией (вылущиванием), липомы небольших размеров могут саморассасываться под действием температур (баня, сауна).
- атерома — возникает в результате закупорки сальных желез. Определяется как подвижное, не собирающееся в складку, плотное образование. При нагноении, возможен самостоятельный прорыв нароста, с выделением гнойного содержимого. Удаление лазером происходит исключительно на ранних стадиях, в остальных случаях — только хирургическим путем.
- гигрома — опухолевидное образование со скоплением серозной жидкости в капсульном мешочке. Появиться может от травм профессионального характера, физических нагрузок, ушибов в определенное место, на ладонях практически не бывает. Лечение только хирургическое, под наркозом, местным или общим. Ни в коем случае нельзя ее раздавливать, чтобы не возник воспалительный процесс с последующим нагноением мягких тканей.

Возникшая шишка на ладони под кожей — не повод впадать в панику, стороннее образование необязательно злокачественного характера. Для определения уровня опасности, следует обратиться к онкологу, чтобы исключить возможность возникновения раковой опухоли. Получив отрицательный результат, необходимо определить причину возникновения нароста и способы излечения.
При признаках появления любых образований немедленно обращайтесь дерматологам. Если появилась шишка, то профессиональное врачевание надежнее, чем народные рецепты. А затягивание визитов к профессионалам только усугубит протекание заболевания. Не нужно самостоятельно разрезать и пытаться раздавить шарики под кожей — чаще всего, за этим последует воспалительный процесс, и терапия затянется на неопределенный срок.
Недоброкачественные опухоли
Злокачественные образования редко возникают на внутренней стороне рук. Основные признаки для определения раковых опухолей:
- стабильно повышенная температура тела, воспаление лимфатических узлов;
- нарост спаян с кожей, болезненные ощущения;
- быстрый рост опухоли на фоне общего упадка сил;
- нечеткость границ образования.
При подозрении на рак, необходимо обратиться в онкологию. Опытный врач быстро определит характер вашей шишки и займется лечением. Никогда не затягивайте визитов к специалистам, на ранних сроках прогноз всегда благоприятнее.
Мозоль или кондилома? Как отличить?

Возникшая бородавка на ладони — первый признак папиллома вируса человека. По медицинской статистике 80 процентов населения является носителями разных типов ПВЧ. Но только 10 процентов ими болеет. Связано это с понижением иммунитета в организме. При восстановлении иммунной системы, заболевание принимает скрытый характер, без появления внешних признаков. Лекарств для полного излечения не существует, вирус просто перейдет в «дремлющую» стадию, затаится до нового дисбаланса. Передается он, чаще всего, от матери к ребенку или при нарушении норм личной гигиены, с зараженным половым партнером.
Бородавчатая шишечка на ладони мешает своему обладателю в выполнении каких-то работ, цепляется за ткани и выглядит далеко не эстетично. Иногда ее путают с мозолистым телом (мозолью), но она отличается определенными признаками.
- нарост не отличается цветом от всей кожи;
- поверхность без рисунка;
- размеры не более 1 сантиметра;
- быстро размножаются, создавая целые колонии;
- чувствительности при надавливании нет;
- у старых папиллом — ороговевший слой, у свежих — гладкая кожа.
Виды папиллом
- плоские — с ровной поверхностью, желтоватого цвета и минимального размера;
- простые — темно-коричневый, красноватый нарост. Возле материнской бородавки возникает множество дочерних;
- мозаичные — результат срастания вульгарных бородавок. Множественная очаговость препятствует и усложняет лечение. Чаще всего, грязно-белого цвета.
- нитевидные – не способны появляться на ладонях.
Бородавки на ладонях необходимо обязательно выводить, чтобы избежать дальнейшего распространения. По статистике, в первые два месяца пропадает 20%, через три исчезает 30%, а спустя два года 50% наростов. Без лечения бородавки исчезают только у детей.
Даже при положительной динамике лечения внешних признаков папиллома вируса, в крови постоянно будет циркулировать этот вирус. Насчитывается около 120 типов ПВЧ и один человек может быть носителем одновременно нескольких вариантов. И только небольшая часть вызывает бородавки.

Лечение
- аппаратное — лазерная терапия, криотерапия, электрокоагуляция, радионож;
- медикаментозное — противовирусные и иммуностимулирующие препараты, криотерапевтические лекарства, кератолитики, местные некротические медикаменты;
- хирургическое — иссечение.
Чтобы не заниматься дорогостоящим и часто поверхностным лечением без закрепленных результатов, необходимо соблюдать профилактические меры по появлению папиллом.
- обрабатывать раны и царапины антисептическими препаратами (йод, зеленка);
- повышать иммунитет стимуляторами, витаминами;
- мыть руки после общественных мест.
Результат лечения бородавок предсказать невозможно, иногда он происходит быстро, а в некоторых случаях папилломы остаются на своих местах и начинают активно размножаться. Поэтому ничего, кроме укрепления иммунитета, не поможет. Не стоит забывать, что безобидная бородавка с течением времени может переродиться в злокачественную опухоль. Поэтому к проблеме необходимо серьезное отношение и незамедлительное обращение к дерматологу.
Все болезни — это дело наших рук; мы могли бы их избежать, если бы сохраняли образ жизни простой, однообразный и уединенный, который предписан нам был природою. (Ж.Ж. Руссо)

- 31 Октября, 2018
- Дерматология
- Анатолий Иванов
В статье рассмотрим, как избавиться от бородавки на ладони.
Для многих людей большой проблемой становится поражение бородавками кожных участков. Новообразования эти очень неприятные, причиняют сильный дискомфорт и непривлекательно выглядят. Бородавки на ладони можно лечить несколькими эффективными способами. Все они позволяют добиться хорошего результата.
Нужно сказать, что такие бородавки злокачественными не являются. Перед началом лечения следует пройти врачебную консультацию.

Отличительные признаки
Бородавка на ладони внешне может быть похожа на простую мозоль. Однако у таких новообразований есть несколько отличительных признаков. К ним относятся:
- цвет бородавок приближен к оттенку кожи;
- это новообразование примерно один сантиметр, в диаметре редко бывает больше;
- обладает уплотненной структурой;
- бородавки такого типа преимущественно одиночные, однако вокруг одной крупной могут появиться несколько мелких;
- если появилось новообразование, у него мягкая и прозрачная поверхность, когда оно в запущенном состоянии, покрыто толстым роговым слоем;
- боль может возникнуть лишь при проникновении корней бородавки до мышечного слоя, на поверхности новообразования в таких случаях появляются точки черного цвета.
Почему на ладони появилась бородавка? Это интересно многим.
Причины
Единственной и главной причиной возникновения новообразований на человеческом теле является поражение кожных участков вирусом папилломы. Подавляющее количество людей являются переносчиками этого вируса, однако далеко не у всех появляются бородавки.
Данный вирус может проникнуть в человеческий организм в силу следующих причин:
- прямой контакт с носителем вируса;
- ослабленный иммунитет;
- микротрещины на человеческом теле;
- несоблюдения норм личной гигиены;
- ситуации стресса.
Руки участвуют во всех бытовых контактах, например, держатся в общественном транспорте за поручни, поручни в домах, открывают двери и т. д.
Бородавка на ладони чаще всего образуются на ее внутренней стороне, на пальцах и между ними. Происходит это из-за того, что как раз эти области относятся к самым травмируемым.
Как выглядит бородавка на ладони?
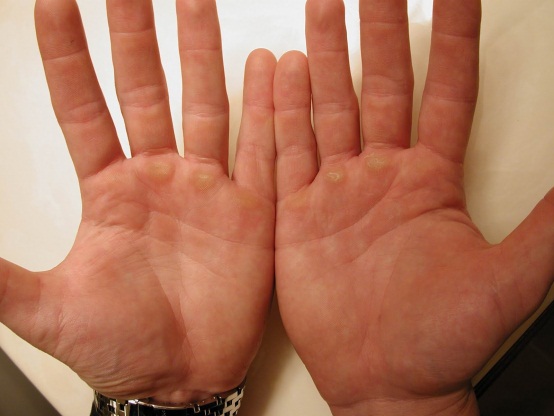
Разновидности
Могут появиться плоские бородавки на ладони или простые папилломы. Для первых характерны округлая форма, небольшой размер и гладкая ровная поверхность. Они обычно растут желтоватого или телесного цвета. Подобные новообразования преимущественно появляются на ладонях молодых людей от десяти до тридцати лет.
Для вторых характерны местная нечувствительность, размер от трех до десяти миллиметров. Напоминают по виду овальные плотные узелки. Цвет – темно-коричневый, желтый или розоватый, однако чаще всего такой же, как у кожи. Во всех случаях есть бородавка главная, которую окружают мелкие – ее дочерние наросты. При удалении большой маленькие бородавки исчезнут самостоятельно.
Если разрастается и соединяется большое количество мелких бородавок на ладонях, то образуются мозаичные наросты, имеющие ороговевшую плотную структуру и грязно-серый цвет. Из-за множественных очагов трудно поддаются терапии.
Способы удаления
Бородавки на ладони лечатся несколькими способами. Сам папилломавирус невозможно вылечить. Однако внешние наросты устранить можно.
Для того чтобы устранить новообразования, используют такие методы:
- медикаментозный;
- оперативное вмешательство;
- народные рецепты.
Медикаментозное лечение
Не всегда бородавки следует немедленно лечить. Иногда они проходят самостоятельно. О низкой активности вируса свидетельствует единичный нарост. В этом случае можно какое-то время и не предпринимать никаких мер по его выведению. Но наблюдать за его динамикой необходимо. Можно немного помочь организму, принять курс витаминных препаратов, больше отдыхать. Если же наросты множественные, то значит, что активность вируса повышена, и самостоятельно они вряд ли исчезнут.
Лечение такого рода должно подбираться лишь врачом: он может составить грамотно медикаментозную схему терапии для эффективного устранения наростов на коже. Он возьмет в расчет индивидуальные свойства пациента и наличие противопоказаний.
Для борьбы с бородавками в настоящее время пользуются следующими группами лекарственных средств:
- иммуномодулирующие и противовирусные медикаменты;
- криотерапевтические препараты;
- кератолитики – лекарства, влияющие на структуру кожной ткани;
- некротические местные медикаменты.
Иммуномодуляторы
В первую группу входят следующие лекарства:
- «Изопринозин» – это таблетки, которые оказывают иммуномодулирующее влияние. Из аптек отпускаются безрецептурно. Курс применения – две недели, три раза в сутки по две таблетки.
- «Виферон» – благодаря присутствию человеческого интерферона в составе препарат оказывает местное иммуномодулирующее влияние, не всасываясь в человеческую кровь. Производится в виде мази или геля, является безрецептурным средством. В детском возрасте можно использовать аналогичные свечи.
- «Кипферон» – средство с антибактериальным, противовирусным, противовоспалительным и иммуномодулирующим эффектом. Помогает быстро справиться с ВПЧ и устранить бородавки. Производится в форме свечей, может использоваться для лечения взрослых и детей.
- «Ацикловир» – таблетки и мазь для борьбы с новообразованиями, производят явный противовирусный эффект. Он эффективен как для терапии папиллом, так и для их профилактики.
Представитель криотерапевтических препаратов – средство «Криофарма» – производится в виде аэрозоля, имеется специальный аппликатор. Основан препарат на пропане и диметиловом эфире, которые, подобно процедуре криодеструкции, бородавку замораживают, провоцируя ее гибель. Это средство достаточно просто в использовании: медикамент в необходимом количестве наносится на аппликатор, прикладывается к папилломе на тот период, который указывается в инструкции по применению. Запрещено использовать его кормящим и беременным женщинам, а также детям до четырех лет.

Кератилитики
В группу кератилитиков входят такие аптечные препараты:
- Пластырь «Салипод» – эффективное средство, основанное на салициловой кислоте, позволяющее очень быстро удалить бородавки на стопах, папилломы на ладонях и любые другие наросты на коже.
- «Ферезол» – основанные на трикрезоле и феноле раствор. Он может удалить небольшие папилломы уже после первого использования, более крупные наросты нуждаются в нескольких процедурах. Необходимо соблюдение мер предосторожности, поскольку можно получить ожог здоровой ткани.
- «Веррукацид» – фенол в его составе находится в высокой концентрации, в связи с чем препарат стремительно устраняет клетки обрабатываемого новообразования. Нужно учесть, что с большой вероятностью при попадании на здоровую кожу образуется ожог.
- «Дуофилм» – дерматологический препарат комбинированного типа, активным компонентом которого являются молочная и салициловая кислоты. Нужно быть очень осторожным и предварительно подготовить обрабатываемую область.
- «Суперчистотел» – эффективное, недорогое и популярное средство, основанное на гидрокарбонате натрия, гидроксиде и хлориде. Бородавку перед его нанесением необходимо распарить и высушить.

Местные некротические средства
Местными некротическими средствами являются:
- «Солкодерм» – препарат комбинированного типа, который обладает прижигающим и мумифицирующим эффектом. Действующие компоненты – азотная, молочная и уксусная кислоты, дигидрат кислоты щавелевой и нитрат меди. Выпускается в форме раствора для применения наружно.
- «Кондилин» – это эффективное средство, основанное на подофиллотоксине, прекращающем клеточное деление бородавки и вызывающем их гибель. Преимущественно применяется для ликвидации остроконечных кондилом, однако может быть назначено для лечения обычных новообразований.
- «Вартек» – активный компонент подофиллотоксин. Является аналогом предыдущего средства, поэтому он оказывает мумифицирующее, цитостатическое и прижигающее действие, уменьшает реакции воспаления. Если в течение двух месяцев это лечение является безрезультатным, необходимо посетить дерматолога.
Оперативное лечение
Бородавки на ладони удаляются хирургическим способом под анестезирующим местным наркозом посредством скальпеля.
Есть несколько способов оперативного вмешательства для ликвидации новообразований:
- Криотерапия (жидкий азот). Эта процедура довольно эффективная и быстрая, не оставляет никаких следов после себя. Случается такое, что нужно повторить лечение. При недостаточном количестве жидкого азота появится болезненность воспаленной области на несколько дней, образуется пузырь.
- Электрокоагуляция. Такой способ применяется при лечении новообразований на ладони, пальцах рук и между ними. Проводится процедура при применении высокочастотных токов. Кровь после процедуры не появляется. Этот способ используется при наличии небольших папиллом без глубокого корня.
- Удаление бородавок лазером. Такой метод лечения эффективный и безболезненный. После операции могут остаться небольшие шрамы, однако кожа восстанавливается довольно быстро, и переживать по этому поводу не стоит.
Удаление бородавок лазером сейчас очень популярно.
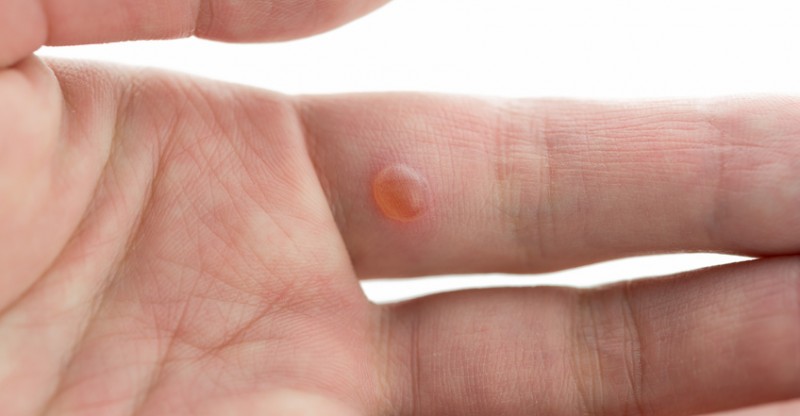
Народные методы
Для избавления от новообразований народными методами нужно распарить в воде ладони и вытереть их чистой и сухой салфеткой. Наиболее известный метод лечения бородавок – сок чистотела. На ночь делают компрессы. Такие процедуры нужно проводить очень аккуратно, чтобы средство не попало на здоровые области кожи, поскольку сок чистотела ядовитый, и после него могут остаться глубокие и сильные ожоги.
Кроме того, часто применяют репчатый лук, который очищается, режется и заливается уксусной эссенцией 70 %. Из кусочка лука делают повязку на ночь, утром снимают.
Специфика удаления бородавок на ладони у ребенка
При появлении у ребенка бородавки нужно удалять ее теми же способами, как и у взрослых. При лечении детей выписываются иммуномодулирующие и противовирусные лекарства, местные препараты (гели, мази, растворы). Однако назначать их может только специалист, поскольку не все средства могут использоваться детьми младше семи лет. Необходимо учитывать прочие противопоказания.
Для быстрого выведения папиллом, находящихся на тыльной стороне ладони, пальцах, внутренней поверхности или в других местах, могут порекомендовать детям аппаратное воздействие – электрокоагуляцию, лазеротерапию, криодеструкцию и удаление радионожом. Помочь могут и народные рецепты, однако пользоваться ими без регулярного наблюдения и одобрения врача запрещено.
Мы рассмотрели причины и лечение бородавок на ладонях.
Для тех людей, у кого профессиональная деятельность связана с работой руками, хроническое заболевание контрактура Дюпюитрена является настоящим бедствием. Болезнь не просто осложняет жизнь, она не дает возможности успешно трудиться. Кисть при данном недуге лишается полноценной подвижности, а суставы не могут нормально сгибаться.

Что это за болезнь?
Заболевание известно с давних времен. Самое первое его описание было сделано еще в 1614 году. Тогда ошибочно в качестве причины возникновения недуга называли вывих суставных сухожилий. А спустя много лет, в 1822 году, хирург из Англии Купер предположил, что во всем виновата патология, возникшая в апоневрозе ладони. Сделал полное описание болезни в 1832 году француз Гюйом Дюпюитрен. Он же разработал и первый метод лечения. Поэтому недуг и назван его фамилией.
Контрактура – это заболевание, при котором ткань мышцы коченеет, наступает ее сокращение, длящееся в течение долгого времени. Иногда такое сокращение бывает необратимым.
 Болезнь Дюпюитрена часто рецидивирует. Поражает не только кисти рук, но и стопы ног – начинается стягивание апоневроза на ладони, потому что ткань сокращается или отмирает полностью. Сокращение бывает очень длительным.
Болезнь Дюпюитрена часто рецидивирует. Поражает не только кисти рук, но и стопы ног – начинается стягивание апоневроза на ладони, потому что ткань сокращается или отмирает полностью. Сокращение бывает очень длительным.
Апоневроз – это пластина, которая мышцы прикрепляет к костям скелета. Ладонный апоневроз располагается непосредственно под кожей. Состоит он из коллагена и соединительной ткани. Внешне выглядит как своеобразный треугольник. Там, где ладонь переходит в пальцы, апоневроз разделяется, каждая его часть идет к отдельному пальцу между связками.
Заболевание начинается с появления на апоневрозе специфических рубцов. Далее патология развивается, поражаются части кожного покрова, сухожилия и суставы. Все вместе это вызывает контрактуры, суставные подвывихи пальцев и другое. Поэтому недуг носит еще одно название – ладонный фиброматоз.
Почему появляется болезнь и каковы ее симптомы
Несмотря на то, что заболевание давно описано, причины его появления так до сих пор точно не установлены. Но врачи уверены, что это поражение не только апоневроза, а патология всей соединительной ткани.
Заболевание чаще всего развивается в результате больших физических нагрузок на кисти рук. Может способствовать повреждению сухожилий и нарушение обменных процессов.
 У молодых людей патология встречается редко. Но если контрактура развивается в таком возрасте, то ее симптомы более выражены, а протекает болезнь достаточно тяжело. Среди заболевших женщины встречаются очень редко.
У молодых людей патология встречается редко. Но если контрактура развивается в таком возрасте, то ее симптомы более выражены, а протекает болезнь достаточно тяжело. Среди заболевших женщины встречаются очень редко.
Увеличивает риск возникновения болезни курение и алкоголь. Способствуют заболеванию сахарный диабет и эпилепсия. Контрактура считается наследственным заболеванием.
Рискуют получить данное заболевание люди, предрасположенные к болезни по следующим причинам:
- наследственная предрасположенность;
- недостаток в организме веществ, помогающих соединительной ткани находиться в здоровом состоянии (это возникает при употреблении спиртосодержащих напитков в больших количествах);
- недостаточная проводимость сосудов, в результате чего соединительные ткани и мышечные волокна не получают полноценного питания (этому способствует длительное курение);
- профессии, связанные с тяжелым физическим трудом и излишней нагрузкой на кисти рук (обычно это рабочие специальности) – из-за постоянного напряжения рук начинается развитие болезненных изменений;
- эпилепсия влияет на нехватку в организме элементов, питающих соединительную ткань и мышцы, во время приступа наступает перенапряжение мышц, что постепенно приводит к контрактуре.
 В нормальном состоянии пальцы руки человека разгибаются и сгибаются без труда.
В нормальном состоянии пальцы руки человека разгибаются и сгибаются без труда.
При развитии болезни контрактура Дюпюитрена наблюдаются следующие симптомы:
- сморщивание ладони и утрата возможности свободно сгибать пальцы;
- тяжелое состояние патологии может выражаться в полной неподвижности одного-двух пальцев;
- в ладони появляется боль;
- поражение соединительных тканей стоп – в таком случае имеет место подошвенный фасциит.
Как протекает болезнь?
Контрактура Дюпюитрена – процесс, постоянно прогрессирующий. Иногда это происходит быстро, иногда – медленно. Но в любом случае наступает перерождение апоневроза ладони сперва на одной руке, а постепенно и на другой.
Течение болезни условно подразделяется на 4 периода: доклинический, начальный, прогрессирование, поздний.
Больной замечает у себя некоторые проявления заболевания задолго до того, как он обратился к врачу, а соответственно, и до постановки диагноза.
Это усталость, боль ноющего характера в кистях рук, снижение чувствительности пальцев и их онемение, скованность кистей по утрам.
Иногда наблюдаются и симптомы контрактуры, но они слабо выражены. Это образование кожных складок на ладони, сухость кожи. Такое состояние может длиться от года до восьми лет. Это и есть доклинический период заболевания.
 На начальном периоде образуются узлы под кожей ладони. Клетчатка ее атрофируется, появляются кожные углубления. Могут наступить и трофические изменения кожи. Этот период длится несколько лет. В редких случаях возможно и более быстрое развитие недуга на данном этапе.
На начальном периоде образуются узлы под кожей ладони. Клетчатка ее атрофируется, появляются кожные углубления. Могут наступить и трофические изменения кожи. Этот период длится несколько лет. В редких случаях возможно и более быстрое развитие недуга на данном этапе.
В период прогрессирования заболевания отмечается развитие трофических изменений, рубцы распространяются от ладони к фалангам. Уплотняются и укорачиваются лучи апоневроза, что формирует контрактуры суставов фаланг. Постепенно процесс захватывает и межфаланговые суставы. Кожный покров изменяется, что становится заметно внешне. Кожа морщится, грубеет. Наступает ухудшение снабжения тканей кровью и кислородом, что еще более усугубляет болезнь.
На позднем этапе заболевания симптомы стабилизируются, то есть наступает остановка в развитии контрактуры при достижении крайней степени. Если недуг не лечится, то кисть деформируется вторично. Деформируются ногтевые фаланги. Одна операция уже не поможет. На данном этапе контрактуры Дюпюитрена лечение хирургическими методами должно проходить в несколько этапов. Но прогноз достаточно неблагоприятен.
Выделяется 4 степени тяжести болезни:
- Первая. Уплотнение под кожей. Ограничения в подвижности пальцев нет, есть лишь небольшие проблемы с их переразгибанием.
- Вторая. Пальцы разгибаются пассивно на угол до 30-ти градусов. В работе кисти наблюдаются незначительные ограничения. Больные не спешат обращаться к врачу на данном этапе.
- Третья. Функциональность кисти сильно ограничена. Пассивное разгибание в пределах 30-90 градусов. Оперативное лечение затруднено.
- Четвертая. Сухожилия, суставы вовлечены в болезненный процесс. Разгибание более 90 градусов.
Безоперационное лечение заболевания
 Метод лечения контрактуры выбирает лечащий доктор. Ориентируясь на степень тяжести заболевания, назначается лечение без операции или хирургическое вмешательство.
Метод лечения контрактуры выбирает лечащий доктор. Ориентируясь на степень тяжести заболевания, назначается лечение без операции или хирургическое вмешательство.
Консервативное лечение применяется на начальных стадиях болезни, так как в этот момент развитие недуга можно остановить. Первые появления маленьких уплотнений кожи на ладонях, похожих на мозоли, сгибание пальцев еще не ограничено – для лечения такого состояния применяются следующие процедуры:
- инъекции ферментных препаратов для размягчения тканей и для их расслабления, в качестве лекарств используют лидазу или экстракт алоэ;
- применение коллагеназа для расщепления коллаген в тканях, подвергшихся патологии;
- массаж;
- компрессы с гиалуронидазой;
- электрофорез;
- волновая терапия;
- накладывание специальных лангет с лекарственными препаратами для растягивания тканей;
- грязевые аппликации – накладываются после горячих ванночек с маслами;
- ЛФК.
Если болезнь не зашла далеко, то можно воспользоваться народными методами. Это распаривание кистей рук в растворах с целебными травами – эвкалипт, крапива, хвоя и другое. Помогает и морская соль.
Методы хирургического лечения
 Операция по поводу контрактуры Дюпюитрена назначается врачом-ортопедом в случае, если палец отклонился от нормального состояния не менее 30 градусов.
Операция по поводу контрактуры Дюпюитрена назначается врачом-ортопедом в случае, если палец отклонился от нормального состояния не менее 30 градусов.
Целью хирургического вмешательства является избавление от узлов на коже ладоней и иссечение тяжей апоневроза, которые идут к пальцам. В результате должно восстановиться полное функционирование пальцев. Операция – апоневрэктомия – достаточно сложная, но проводят ее часто. Доктор вырезает участок, который повредила болезнь. При этом врачу нельзя задеть нерв, который располагается на кисти.
Разработано 4 метода проведения операции.
Чрескожная фасциотомия (второе название – игольчатая апоневротомия) не требует разреза кожи. Врач пользуется только иглой. Это лучший вариант лечения. Осложнений послеоперационных не возникает, шрамы не остаются. Такое лечение возможно на любой стадии болезни.
Открытая апоневротомия – при ней удаляется пораженная фасция и часть кожи ладони. Рана после операции остается открытой, требующей постоянной обработки. Если повреждение коснулось значительного участка кожи, то необходима пересадка. На несколько недель ставится гипс, затем на длительное время – шина. Для выполнения операции требуется наркоз.
Частичная апоневрэктомия – самая часто используемая методика, при которой иссекаются рубцовые узлы. Полное удаление фасции на ладони – вырезание ткани апоневроза полностью. Это делается для предотвращения развития недуга. Хирургическая операция производится под наркозом (местным или общим).
