Содержание:
- 1 Причины для выполнения посева в гинекологии
- 2 В чем отличия между бакпосевом, мазком на флору и степень чистоты влагалища
- 3 Что врачи не видят при микроскопии
- 4 Как подготовиться к сдаче анализа и когда он необходим
- 5 Расшифровка результатов: что считать нормой, а что — патологией в микрофлоре
- 6 Что обнаруживают в бакпосеве
- 7 Показания к исследованию
- 8 Подготовка к исследованию
- 9 Процедура взятия мазка
- 10 Микроскопическое исследование
- 11 Результаты микроскопического исследования
- 12 Определение степени чистоты
- 13 Культуральное исследование
- 14 Результаты мазка при некоторых патологических состояниях
Мазок на флору — часто назначаемый гинекологами анализ. Что он показывает и какие заблуждения на его счет существуют?
Данный анализ можно назвать «общим». Это первичная диагностика, которая позволяет врачу подтвердить или опровергнуть наличие воспалительного процесса во влагалище, уретре, цервикальном канале, а также сделать определенные выводы относительно возможной менопаузы или климактерических изменений у пациентки.
- микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму — это официальное название;
- мазок из половых органов;
- бактериоскопия;
- микроскопия.
Используется для диагностики инфекционно-воспалительных процессов. Бактериоскопия позволяет обнаружить в половых органах женщины бактерии: простейшие микроорганизмы — гонококки, провоцирующие гонорею, трихомонады — возбудителя трихомониаза. Также специалист в микроскоп увидит некоторые бактерии, грибы (Candida), ключевые клетки (признак бактериального вагиноза). Вид микроорганизма определяется по форме, размеру, а также тому — окрашиваются он красителем или нет, то есть является грамположительным или грамотрицательным.
Кроме того, в мазке из каждой точки (берут из влагалища, уретры, цервикального канала) подсчитывается количество лейкоцитов в поле зрения. Чем их больше — тем сильнее выражен воспалительный процесс. Оценивается количество эпителия и слизи. Плоского эпителия особенно много у женщин репродуктивного возраста в период овуляции — в середине менструального цикла.
- вагинальный кандидоз (молочница);
- бактериальный вагиноз (ранее называли гарднереллезом);
- гонорея;
- трихомониаз.
Если четких признаков одного из этих заболеваний нет, но мазок плохой, проводится углубленное изучение материала — выполняется бакпосев.
Причины для выполнения посева в гинекологии
- Если в мазке умеренное или большое количество лейкоцитов, но возбудитель инфекции не известен. Так как при микроскопии существует нижний предел выявляемости микроорганизмов: 10 в 4 — 10 в 5 степени.
- Если микроб выявлен, чтобы определить его чувствительность к антибиотикам.
- Если имеются признаки грибковой инфекции. Чтобы точно установить вид грибов и назначить эффективный антимикотический препарат.
Другие виды грибов Кандида можно не лечить, если нет патологических симптомов.
Если найдены ключевые клетки (признаки бактериального вагиноза), но кроме них присутствуют и другие микробы. Для идентификации.
В чем отличия между бакпосевом, мазком на флору и степень чистоты влагалища
В методе исследования. При общем мазке материал, нанесенный на стеклышко, окрашивают специальными красителями и смотрят под микроскопом. А когда делают бактериологическое (бакпосев, культуральное, микробиологическое) исследование, то его сначала «высеивают» на питательную среду. А потом, через несколько дней, смотрят под микроскопом — колонии каких микроорганизмов выросли.
То есть, если речь идет об экспресс анализе, вам дадут заключение только о количестве лейкоцитов, эпителия и слизи. Посев срочным не бывает
Также при микроскопии можно довольно быстро определить степень чистоты из влагалища. Здесь врач только оценивает соотношение между нормальной, условно-патогенной и патогенной микрофлорой.
Классическая оценка чистоты влагалища.
| I степень | Большое количество грамположительных палочек (Дедерлейна). Не много клеток плоского эпителия. |
| II степень | Присутствуют кокки в поле зрения. Но их количество не велико, в сравнении с грамположительными палочками. |
| III степень | Кокковая флора. Много лейкоцитов. |
| IV степень | Палочки Дедерлейна практически отсутствуют. Много условно-патогенных микроорганизмов. Сплошь лейкоциты. |
| Степени | Признаки |
| I | Палочки Дедерлейна, плоский эпителий. |
| II | Негноеродные бактерии. Лейкоциты в норме. Диагноз: негнойный бактериальный кольпит. |
| III | Гноеродные (стафилококки, стрептококки, синегнойная палочка, гонококки и т. д.) микроорганизмы. Высокий уровень лейкоцитов. Гнойный бактериальный кольпит. |
| IV | Гонорея (обнаружены гонококки). |
| V | Трихомониаз (обнаружен трихомонады). |
| VI | Вагинальный кандидоз (обнаружены грибы). |
Что врачи не видят при микроскопии
- Беременность. Чтобы ее определить, мазок не нужен и не важно какой результат он покажет. Необходимо сдать анализ крови на ХГЧ, пройти гинекологический осмотр у врача или сделать УЗИ матки. Можно определить хорионический гонадотропин в моче, но не в отделяемом из половых органов!
- Рак матки и шейки матки. Чтобы диагностировать злокачественное перерождение эндометрия, необходим гистологический материал, причем в большом количестве. И забирают его непосредственно из матки при раздельном диагностическом выскабливании.
РШМ и другие патологии (эрозия, лейкоплакия, койлоцитоз, ВПЧ поражение, атипичные клетки и др.) ставят по результатам цитологического исследования. Данный анализ берется непосредственно с шейки матки, из зоны трансформации, по определенной методике с прокрашиванием по Папаниколау (отсюда и название анализа — ПАП-тест). Еще его называют онкоцитологией.
Первые четыре инфекции диагностируются методом ПЦР. А определить наличие вируса иммунодефицита по мазку с высокой точностью невозможно. Нужно сдать анализ крови.
Как подготовиться к сдаче анализа и когда он необходим
Мазок врач берет у пациентки на гинекологическом кресле (независимо от того — беременна она или нет) с помощью специальной щеточки или стерильной ложечки Фолькмана. Это совсем не больно и очень быстро.
Добиться хорошего, даже идеального мазка технически можно, если санировать влагалище хлоргексидином или мирамистином, например. Но какой в этом смысл?
- спринцеваться;
- заниматься сексом;
- использовать какие-либо вагинальные средства гигиены, интимные дезодоранты, а также лекарства, если они не были назначены врачом;
- делать УЗИ с использованием вагинального датчика;
- проходить кольпоскопию.
- до посещения гинеколога или лаборатории, за 3 часа, не следует мочиться.
Сдавать мазки нужно вне менструального кровотечения. Даже если есть просто «мазня» в последний день месячных, лучше отложить исследование, так как результат наверняка будет плохим — выявится большое количество лейкоцитов.
Относительно приема алкоголя запретов нет.
Можно ли сдавать мазок при приеме антибиотиков или сразу после лечения? Нежелательно это делать в течение 10 дней после использования местного действия препаратов (вагинальных) и одного месяца по прошествии приема антибактериальных средств внутрь.
Микроскопическое исследование назначают:
- в плановом порядке при посещении гинеколога;
- при поступлении в гинекологический стационар;
- перед ЭКО;
- во время беременности (особенно, если часто бывает плохим мазок);
- если есть жалобы: необычные выделения, зуд, тазовая боль и т. д.
Расшифровка результатов: что считать нормой, а что — патологией в микрофлоре
Для начала предлагаем вашему вниманию таблицу, в которой отображены показатели так называемой первой степени чистоты. В ней нет упоминаний уретры (хотя материал забирается и оттуда), так как мы говорим о гинекологических заболеваниях. Воспалительный же процесс в мочеиспускательном канале лечит уролог.
| Показатель | Влагалище | Цервикальный канал |
| Лейкоциты | 0-10 в поле зрения | 0-30 в поле зрения |
| Эпителий | в зависимости от фазы мен. цикла | |
| Слизь | умеренно | |
| Трихомонады | нет | |
| Гонококки | нет | |
| Ключевые клетки | нет | |
| Кандиды | нет | |
| Микрофлора | отсутствует | |
Эпителий — количество эпителиальных клеток не считают, так как это не имеет диагностической ценности. Но слишком скудное количество эпителия говорит об атрофическом типе мазка — бывает у женщин в период менопаузы.
Лейкоциты — считаются в «поле зрения»:
- не более 10 — небольшое количество;
- 10-15 — умеренное количество;
- 30-50 — большое количество, женщина замечает патологические симптомы, а врач при осмотре диагностирует воспалительный процесс во влагалище и (или) на шейке матки.
Слизь (тяжи слизи) — в норме должна присутствовать, но большое ее количество бывает при воспалении. В уретре слизи быть не должно.
Палочковая флора или гр лактоморфотипы — норма, это защита влагалища от микробов.
Трихомонад, гонококков и ключевых клеток у здоровой женщины в шейке матки и во влагалище быть не должно. Кандиды в норме также отсутствуют. По крайней мере, в значимом количестве, которое выявляется при анализе на флору.
Годность мазка не большая. Но если женщина поступает в стационар, то у нее прямо там, при первичном осмотре на кресле, берут свежий.
Обычно результаты действительны 7-14 дней. Поэтому, если вам нужно его сдать перед операцией, сделайте это дня за 3 до поступления в больницу. Последним из назначенных анализов.
Что обнаруживают в бакпосеве
Расшифровать результат культурального исследования лучше всего сможет гинеколог. Но и вы сами, если прочтете информацию ниже, ориентировочно разберетесь в своем анализе.
Количество микроорганизмов может выражаться «крестами»:
- «+» – небольшое количество;
- «++» – умеренное количество;
- «+++» – большое количество;
- «++++» – обильная флора.
Но чаще количество представителей микрофлоры выражают в степенях. Например: клебсиелла : 10 в 4 степени. Кстати, это один из представителей энтеробактерий. Грамоотрицательная палочка, аэробный микроорганизм. Один из наиболее опасных возбудителей, хоть и является лишь условно-патогенным. Все потому, что клебсиелла резистентна (невосприимчива) к большинству антибактериальных средств.
Ниже мы опишем другие частые термины, которые встречаются в результатах исследования, или вы можете услышать от врача.
Soor — это кандидоз или по-другому — молочница. Лечится антимикотическими (противогрибковыми) препаратами.
Бластоспоры и псевдомицелий дрожжеподобных грибов — кандидоз или другое грибковое заболевание, обычно лечится аналогично молочнице.
Дифтероиды — условно-патогенные микроорганизмы, по результатам исследований ученых, у большинства женщин порядка 10% микрофлоры составляют именно они, а также стрептококки, стафилококки, кишечная палочка, гарднерелла. Если нарушена флора, их число увеличивается.
Лептотрикс — анаэробная грамотрицательная бактерия, вызывающая лептотрихоз. Подробно о ней читайте в этой статье.
Смешанная флора — вариант нормы, если нет симптомов болезни, сплошь лейкоцитов или сильного их увеличения (40-60-100). 15-20 — вариант нормы, особенно во время беременности.
Энтерококки (Enterococcus) — представители кишечной микрофлоры, которые иногда попадают и во влагалище. Грамположительные кокки. Про энтерококк фекалис (Enterococcus faecalis) мы писали ранее. Есть еще enterococcus coli — кишечная палочка. Обычно вызывают неприятную симптоматику при концентрации выше 10 в 4 степени.
Синегнойная палочка — грамотрицательная бактерия. Часто поражает людей с низким иммунитетом. Имеет хорошую устойчивость к антибиотикам, что затрудняет процесс лечения.
Полиморфная палочка — обычный представитель биоценоза влагалища. Если количество лейкоцитов в норме и жалоб нет, ее наличие не должно тревожить.
Эритроциты — могут быть в маленьком количестве в мазке, особенно, если его брали во время воспалительного процесса или когда были небольшие кровянистые выделения.
Кокковая или коккобацилярная флора — обычно бывает при инфекционном процессе во влагалище или на шейке матки. Если у женщины есть жалобы, требуется антибактериальное лечение — санация влагалища.
Диплококки — разновидность бактерий (кокков). В небольшом количестве не приносят вреда. За исключением гонококков — возбудителей гонореи. Ее лечат всегда.
А в заключение приведем частые сокращения, которые пишут на бланках результатов анализов:
- L – лейкоциты;
- Эп – эпителий;
- Пл. эп. — плоский эпителий;
- Gn (гн) –гонококк, возбудитель гонореи;
- Trich – трихомонада, возбудитель трихомониаза.
Для диагностики причины заболеваний женской репродуктивной системы используется гинекологический мазок на флору. Это вид микробиологического исследования, с помощью которого выявляются условно-патогенные бактерии, часто являющиеся нормальным компонентом микробной флоры здоровой женщины, и абсолютные патогены, вызывающие венерические заболевания. Поэтому для правильной трактовки результатов необходимо обратиться к специалисту.
Показания к исследованию
Признаки воспаления и наличие инфекции – именно это показывает гинекологический мазок на флору. Поэтому его назначают при следующих жалобах пациентки:
- зуд в области промежности и влагалища (вульвы);
- слизистые или гнойные выделения из влагалища;
- неприятный запах выделений, например, рыбный.
Мазок на флору назначают и здоровым женщинам с целью раннего выявления инфекции:
- при ежегодном профилактическом осмотре;
- для контроля эффективности проведенной антимикробной терапии;
- перед гинекологическими процедурами и операциями, чтобы не допустить попадания инфекции в другие органы и кровь;
- при длительном приеме антибиотиков для исключения вагиноза и кандидоза влагалища;
- во время беременности.
При беременности мазок на флору берется трижды: при постановке женщины на учет в консультации, на 30-й неделе и на 36-й неделе. Это необходимо, чтобы исключить инфицирование ребенка во время родов, а также проникновение патогенных микробов в другие ткани.
Подготовка к исследованию
Мазок нельзя сдавать во время менструации. Оптимальный срок – середина цикла, с 10-го по 20-й день после начала месячных.
Подготовка к сдаче мазка на флору заключается в следующем:
- за 2 недели до исследования прекратить лечение антибиотиками или противогрибковыми средствами, если же это невозможно – предупредить врача во время взятия мазка;
- за 3 дня воздержаться от влагалищных сексуальных контактов;
- за 2 дня прекратить использование вагинальных суппозиториев, таблеток, кремов и других лекарственных форм для местного применения;
- накануне исследования не спринцеваться, можно только подмыть область промежности теплой водой с мылом.
Процедура взятия мазка
Мазок на флору у женщин берут из уретры, с внутренней части половых губ, слизистой оболочки влагалища и шейки матки. Также можно получить материал для микроскопии из полости матки (при аспирации или выскабливании) и яичников (путем пункции или во время операции). Из этого материала тоже готовятся мазки.
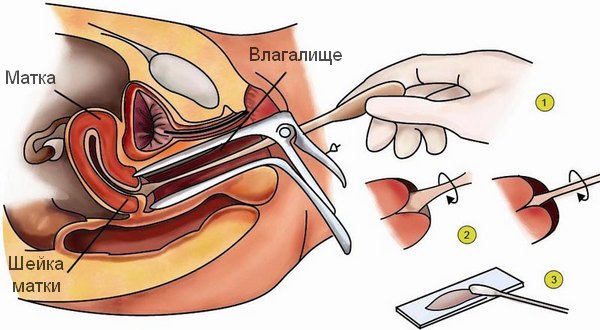
Забор гинекологического мазка на флору с шейки матки
Техника взятия мазка:
- Уретра: используется очень тонкий тампон на алюминиевой проволоке или одноразовая бактериологическая петля. Область наружного отверстия мочеиспускательного канала очищают тампоном из марли. Петлю или тампон вводят в уретру на глубину 1-2 см, одновременно слегка надавливая на боковые и заднюю стенки. Полученный материал помещают на предметное стекло путем прокатывания тампона или передвижения петли. Он используется для микроскопии и иммунофлюоресцентного анализа. Чтобы провести культуральное исследование или полимеразную цепную реакцию (ПЦР) тампон или петлю помещают в пробирку с питательной средой.
- Преддверие влагалища и половые губы: применяется стерильный тампон. Взятие материала проводится с воспаленного участка. При абсцессе желез преддверия его сначала вскрывают, а затем полученное содержимое переносят на предметное стекло.
- Влагалище: с помощью зеркал обнажают нижнюю часть влагалища с шейкой. Тампон помещают на видимый участок воспаления или при его отсутствии – в задний свод влагалища. Материал равномерно переносят на предметное стекло, просушивают на воздухе, закрепляют этанолом (2-3 капли на стекло), маркируют, помещают в закрытую емкость и направляют в лабораторию. При необходимости культурального исследования, например, при трихомониазе, тампон помещают в пробирку и немедленно отправляют лаборанту.
- Шейка матки: вначале с помощью ватного тампона берут материал для культурального исследования. Шейку смачивают стерильным физраствором, тампон осторожно вводят в цервикальный канал, а затем извлекают, не касаясь влагалищных стенок, и помещают в стерильную пробирку. Чтобы взять мазок для микроскопии, ПЦР или вирусологического анализа, используется особая щеточка. Ее помещают в цервикальный канал после забора материала на культуральное исследование. Глубина введения составляет 1-2 см, щеточку осторожно вращают, затем полученный соскоб переносят на предметное стекло.
Взятие мазков – быстрая, безболезненная и безопасная процедура.
Микроскопическое исследование
Микроскопия мазка дает возможность:
- предварительно определить, какие микроорганизмы и в каком количестве имеются в очаге заболевания;
- оценить, насколько правильно технически взят материал для анализа (например, в мазке из цервикального канала не должно быть клеток со стенки влагалища);
- выявить некоторые микроорганизмы, для культивирования которых нужны особые питательные среды – гонококк, трихомонада, анаэробы.
Даже при обычной микроскопии могут быть обнаружены строгие анаэробные бактерии. Они входят в состав здоровой микрофлоры, но при накоплении в большом количестве становятся причиной бактериального вагиноза. При этом в мазках выявляются фузобактерии, бактероиды, гарднереллы.
Факультативные анаэробы внешне схожи, а вот чувствительность к антибиотикам у них разная. Поэтому при выявлении таких микробов проводится дальнейшее культуральное исследование.
Таким образом, микроскопия мазка очень важна для диагностики бактериального вагиноза. Также с ее помощью выявляют цитолитический вагиноз и вагинальную эпителиальную атрофию, которая появляется у женщин после менопаузы.
Микроскопия мазка необходима для диагностики таких заболеваний:
В результате анализа врач получает данные о состоянии влагалищного эпителия, выраженности воспаления и составе микрофлоры.
Результаты микроскопического исследования
Для определения общей обсемененности микроорганизмами используются такие критерии:
- при обнаружении до 10 микробов в поле зрения – минимальная (+);
- 11-100 клеток – умеренная (++);
- 100-1000 клеток – большое количество (+++);
- более 1000 клеток – массивное количество (++++).
Также проводят качественный анализ, определяя, какие микроорганизмы видны в мазке. Для этого его окрашивают разными способами – по Граму или по Романовскому-Гимзе. В заключении врач отражает обнаруженные микроорганизмы и их количество.
Показатели нормы при исследовании микрофлоры влагалища:
- лактобактерии – до 10 7 — 10 9 КОЕ/мл;
- бифидобактерии – до 10 7 ;
- коринебактерии, стрептококки – до 10 5 ;
- клостридии, пропионибактерии, мобилункус, пептострептококки, стафилококки, кишечная палочка, бактероиды, превотеллы, кандида – до 10 4 ;
- порфиромонады, фузобактерии, вейлонеллы, уреаплазма, микоплазма – до 10 3 .
КОЕ – это колониеобразующая единица, то есть одна микробная клетка. При культивировании на питательной среде она будет размножаться и образует отдельную колонию.
Чувствительность световой микроскопии находится в пределах 10 4 -10 5 КОЕ/мл. Поэтому те бактерии, которые содержатся в отделяемом в меньшем количестве, могут быть не обнаружены, и это нормально.

Иногда расшифровка результатов не содержит подробного перечисления обнаруженных видов бактерий. В этом случае в бланке анализа можно увидеть термины:
- палочки (это нормальная микрофлора влагалища);
- кокки (бактерии округлой формы, нередко являющиеся причиной воспаления – стрептококк, стафилококк);
- смешанная флора (обычно встречается при бактериальном вагинозе).
Также в результате исследования могут быть указания на наличие большого количества плоского эпителия и лейкоцитов (показателей воспаления), а также слизи и «ключевых» клеток – эпителиоцитов, со всех сторон окруженных бактериями.
Определение степени чистоты
По результатам микроскопии врач делает заключение о так называемой степени чистоты влагалища. Выделяют 4 таких степени:
- Очень редко встречается у женщин, ведущих половую жизнь
Определяется кислая среда, до 10 лейкоцитов и эпителиальных клеток, небольшое количество слизи. Микрофлора представлена лактобактериями, остальные микроорганизмы могут быть лишь единичными.
- Норма, соответствует полному здоровью половых органов
В отличие от первой степени, среда отделяемого слабокислая, в небольшом количестве присутствуют грам-положительные кокки.
- Признаки кольпита – воспаления стенок влагалища
Среда нейтральная, лейкоцитов и эпителия более 10 в поле зрения, умеренное количество слизи, «ключевые» клетки. Присутствуют патогенные микроорганизмы (грам-положительные и грам-отрицательные палочки, кокки), а количество лактобактерий меньше нормы.
- Выраженное воспаление
Среда нейтральная или щелочная, лейкоцитов более 30, эпителий и слизь в большом количестве. Патогенные микроорганизмы в большом количестве, соответствующем разным степеням микробной обсемененности. Лактобактерии могут отсутствовать.
Норма лейкоцитов при беременности, а также другие показатели микробиологического исследования такие же, как и у небеременной женщины. Увеличение числа лейкоцитов, эпителия или появления патогенных микроорганизмов свидетельствует о развитии воспалительного процесса и требует лечения.
Культуральное исследование
При обнаружении в мазке на флору болезнетворных бактерий необходимо установить их вид и чувствительность к антибиотикам. Для этого используется культуральное исследование. Это основной метод распознавания гонореи, трихомониаза, хламидиоза.
Определение чувствительности к антибиотикам особенно важно при инфекциях, вызванных условно-патогенными микробами. Нужно учитывать, что иногда они находятся во влагалище в довольно малом количестве, и при обычной микроскопии не выделяются. Поэтому лишь культуральное исследование способно обнаружить такие микробы.
Для анализа полученный при взятии мазка материал помещают на специальную питательную среду и культивируют, то есть выдерживают в благоприятных условиях некоторое время. Бактерии при этом начинают размножаться, их количество увеличивается, и появляется возможность их идентифицировать. После определения ведущего возбудителя проводят анализ чувствительности его к антибактериальным препаратам. Поэтому анализ занимает довольно долгое время – до недели.
С помощью культурального исследования можно обнаружить патогенные грибы, кишечную палочку, стафилококки, стрептококки, коринебактерии, нейссерии, энтерококки и другие микробы и назначить правильное лечение инфекции.
Результаты мазка при некоторых патологических состояниях

Расшифровку результата лучше доверить специалисту. Однако женщина имеет право и самостоятельно определить, насколько благополучно состояние ее половой системы. Ниже приведены примеры наиболее часто встречающихся заключений при разных гинекологических заболеваниях.
Бактериальный вагиноз:
- есть клетки поверхностного эпителия, часто имеются «ключевые» клетки;
- лейкоциты в норме;
- общее количество микробов – большое или массивное (10 9 КОЕ/мл или 9 lg КОЕ/мл);
- преобладают гарднереллы и анаэробы, лактобактерии отсутствуют (менее 10 5 КОЕ/мл);
- при культивировании в присутствии воздуха роста микроорганизмов нет, или имеется условно-патогенная флора в небольшом количестве, так как анаэробы на воздухе погибают.
Кандидозный вагинит:
- эпителий не только поверхностный, но и из промежуточных и даже глубоких слоев в зависимости от тяжести поражения;
- лейкоциты от 10 до 50 и более в поле зрения;
- общее число микробов не более 10 8 КОЕ/мл, из них лактобактерий более 10 6 КОЕ/мл;
- определяются дрожжевые грибы в количестве более 10 4 КОЕ/мл;
- если грибы найдены в количестве менее 10 4 КОЕ/мл – это бессимптомное носительство кандидоза.
При сочетании кандидоза и вагиноза отмечаются изменения одновременно обоих типов, но лактобактерии замещаются гарднереллами и анаэробами.
Неспецифический вагинит:
- имеется поверхностный и промежуточный, реже парабазальный эпителий в большом количестве;
- лейкоциты более 10 в поле зрения;
- общее число микробов умеренное;
- преобладают кишечная палочка или грам-положительные кокки;
- лактобактерии отсутствуют или единичные.
Вагинальная эпителиальная атрофия (норма у пожилых женщин):
- эпителий промежуточный и парабазальный, то есть поверхностные клетки исчезают;
- лейкоцитов до 10 в поле зрения;
- микроорганизмы, в том числе и лактобактерии, не определяются, или их количество крайне низкое (до 10 4 КОЕ/мл).
При специфических вагинитах, вызванных половыми инфекциями, в мазке обнаруживают трихомонады, хламидии, гонококки и другие подобные возбудители. В остальном картина будет соответствовать неспецифическому вагиниту.
Нормальная микрофлора влагалища женщин репродуктивного возраста является одним из показателей здоровья, так как играет большую роль в поддержании микроэкологического статуса. Взаимодействие между представителями нормальной микрофлоры и клетками вагиналь
Нормальная микрофлора влагалища женщин репродуктивного возраста является одним из показателей здоровья, так как играет большую роль в поддержании микроэкологического статуса. Взаимодействие между представителями нормальной микрофлоры и клетками вагинального эпителия осуществляется на клеточном и молекулярном уровнях и постоянно контролируется со стороны ряда систем макроорганизма. Результатом этого взаимодействия являются создание и поддержание высокой колонизационной резистентности вагинального эпителия к внедрению патогенных и условно-патогенных микроорганизмов [1–6].
Бактериальный вагиноз выделен из категории неспецифических вагинитов в отдельную нозологическую форму. К нему относят патологические состояния во влагалище, сопровождающиеся нарушениями качественного и количественного состава нормальной микрофлоры и не связанные с бактериальными инфекциями, передаваемыми половым путем (ИППП), грибами или простейшими.
Согласно современным представлениям, бактериальный вагиноз — инфекционный невоспалительный синдром полимикробной этиологии, который связан с дисбиозом вагинального биотопа. Нарушение микроэкологии влагалища при бактериальном вагинозе характеризуется резким снижением количества или отсутствием лактобактерий, продуцирующих перекись водорода и увеличением количества Gardnerella vaginalis, грамотрицательных анаэробных бактерий (Bacteroides spp., Mobiluncus spp., Fusobacterium spp., Peptostreptoicoccus spp., M. hominis, U. urealyticum).
Гарднереллы, как и лактобациллы, обладают выраженной способностью к адгезии на поверхности вагинальных эпителиоцитов. Gardnerella vaginalis могут продуцировать токсические биопродукты, к которым относятся муколитические ферменты и гемолизин, являющийся лейкотоксическим фактором. Гемолизин, воздействуя на эритроциты, вызывает образование многочисленных пор в эритроцитарной мембране, а также оказывает влияние на лейкоциты, вызывая их структурные и функциональные нарушения. Этим и объясняется отсутствие существенной лейкоцитарной инфильтрации, т. е. активности лейкоцитов в присутствии Gardnerella vaginalis.
Определенную роль в патогенезе бактериального вагиноза играют представители семейства Mycoplasmataceae — Mycoplasma hominis и Ureaplasma urealyticum. 70% выделенных штаммов Ureaplasma urealyticum относятся к биовару Parvo, 23,3% — к биовару Т960. Большинство пациенток, у которых была выделена Ureaplasma urealyticum, относящаяся к биовару Parvo, имели в прошлом раннее начало половой жизни, частую смену половых партнеров, наличие одновременно нескольких половых партнеров, большое количество беременностей и абортов, а также сопутствующие гинекологические заболевания и ИППП.
При обследовании половых партнеров пациенток с бактериальным вагинозом морфотипы ассоциированных с бактериальным вагинозом микроорганизмов выявлялись у 25% мужчин, при этом клинические проявления (баланопостит) наблюдались только у 3,1% [2].
В результате субмикроскопического исследования вагинального экссудата пациенток с бактериальным вагинозом определены структурно-функциональные особенности микробных клеток, участвующих во взаимодействии друг с другом, при этом клетки организма-хозяина представлены преимущественно плоским эпителием. Установлена грамвариабельность Gardnerella vaginalis вне зависимости от характера микробных ассоциаций. Анализ электронограмм продемонстрировал, что структурная организация Gardnerella vaginalis, адгезированных на поверхности эпителиальных клеток, не зависела от сочетания бактериального вагиноза с другими инфекционными агентами.
При сочетании бактериального вагиноза с Chlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum наблюдали значительное количество микроорганизмов в межклеточном пространстве и бактерий, морфологически идентичных микоплазмам [2].
Пациентки предъявляют жалобы на обильные выделения из половых путей белого или серого цвета, часто с неприятным запахом, особенно после полового акта или во время менструации. При длительно текущем процессе выделения приобретают желтовато-зеленую окраску, становятся более густыми, нередко напоминают творожистую массу, обладают свойством пениться; слегка тягучие и липкие, они равномерно распределяются по стенкам влагалища. Количество белей варьирует от умеренных до весьма обильных, составляя в среднем 20 мл в сутки. Жалобы на зуд и дизурические расстройства встречаются редко: они могут совсем отсутствовать или появляться периодически. Эти симптомы обнаруживаются у 16–23% пациенток с нарушениями микрофлоры влагалища. Характерным признаком бактериального вагиноза является отсутствие воспалительного процесса стенок влагалища. Нередко женщины с бактериальным вагинозом жалуются на обильное менструальное кровотечение, боли в низу живота. В то же время у части пациенток какие-либо субъективные ощущения отсутствуют.
Диагностика бактериального вагиноза основана на данных анамнеза, оценке субъективных и объективных симптомов заболевания, результатах лабораторных тестов — микроскопического исследования материала, аминного теста и рН вагинального экссудата [3].
При сборе анамнеза выясняют:
- проведение в прошлом терапии антибиотиками, цитостатиками, кортикостероидами, противовирусными и противогрибковыми препаратами;
- наличие гинекологических, эндокринных заболеваний, заболеваний желудочно-кишечного тракта и др.;
- соблюдение правил личной и половой гигиены;
- данные о половых партнерах, практике сексуальных контактов и состоянии органов мочеполовой системы половых партнеров;
- применение и методы контрацепции.
Диагноз бактериального вагиноза устанавливается на основании наличия трех критериев из нижеперечисленных:
- гомогенные выделения беловато-серого цвета, равномерно адгезированные на слизистой оболочке вульвы и влагалища, имеющие неприятный запах;
- рН влагалищного экссудата > 4,5;
- положительный результат аминного теста (появление рыбного запаха при смешивании на предметном стекле влагалищного отделяемого с 10%-ным раствором КОН в равных пропорциях);
- изменения микроценоза влагалища, выявляемые при микроскопическом исследовании вагинального экссудата.
Обследование пациентки следует проводить не ранее, чем через 72 ч после последнего полового контакта (без использования презерватива); оно не проводится также во время менструации. В течение 3 нед до обследования женщина не должна получать терапию системными и местнодействующими антибактериальными препаратами [3].
При микроскопическом исследовании нативного и окрашенного по Граму вагинального мазка определяются следующие признаки:
- массивное, реже — большое количество микробных клеток с преобладанием морфотипов анаэробов и Gardnerella vaginalis;
- полное отсутствие либо единичное присутствие морфотипов лактобацилл;
- вагинальный эпителий представлен клетками поверхностных слоев, редко встречаются промежуточные клетки, часто — так называемые «ключевые» клетки (эпителиальные клетки влагалища, на поверхности которых адгезирована грамвариабельная коккорбациллярная микрофлора);
- отсутствие лейкоцитарной реакции (у 1/3 женщин с бактериальным вагинозом лейкоцитарная реакция отсутствует).
Оценка общей микробной обсемененности вагинального отделяемого проводится по 4-балльной системе — по числу микробных клеток, обнаруживаемых в одном поле зрения при иммерсионной микроскопии:
1 балл (+) — до 10 микробных клеток в поле зрения, незначительное их количество (скудный рост);
2 балла (++) — от 11 до 100 микробных клеток в поле зрения, умеренное их количество;
3 балла (+++) — от 100 до 1000 микробных клеток в поле зрения, большое их количество;
4 балла (++++) — более 1000 микробных клеток в поле зрения, массивное их количество.
Так как Gardnerella vaginalis может быть обнаружена у здоровых женщин, культуральное исследование и ПЦР-диагностику для идентификации Gardnerella vaginalis не проводят. Культуральное исследование проводят при наличии показаний для определения видового и количественного состава вагинального микроценоза и исключения возбудителей ИППП.
При культуральном исследовании могут быть обнаружены изменения, характерные для бактериального вагиноза: общая микробная обсемененность превышает 10 9 КОЕ/мл; при использовании только аэробных условий культивирования рост микроорганизмов отсутствует или наблюдается рост сопутствующих условно-патогенных микроорганизмов (чаще в небольшом титре); полимикробный характер микрофлоры с абсолютным преобладанием облигатно-анаэробных видов и Gardnerella vaginalis; отсутствие роста лактобацилл или резкое снижение их титра ( 4 КОЕ/мл).
На основании проведенных исследований в настоящее время рекомендуется в план ведения пациенток включать:
- анализ субъективных и объективных проявлений заболевания, данных акушерско-гинекологического и полового анамнеза с акцентом на перенесенные или сопутствующие заболевания урогенитальной системы;
- комплексную оценку микробиоценоза влагалища, включающую идентификацию возбудителей ИППП;
- идентификацию Mycoplasma hominis, Ureaplasma urealyticum культуральным методом с количественной оценкой возбудителей;
- определение биопринадлежности Ureaplasma urealyticum для решения вопроса о выборе тактики дальнейшего ведения пациентки;
- целесообразно привлекать специалистов смежных дисциплин (гинекологов, урологов) при наличии сопутствующих заболеваний урогенитальной системы;
- клинико-микробиологическое обследование половых партнеров (профилактическое лечение половых партнеров пациенток с бактериальным вагинозом в настоящее время признано нецелесообразным).
Целью лечения является уменьшение выраженности клинических симптомов, нормализация лабораторных показателей, предотвращение развития возможных осложнений в период беременности, а также в послеродовом периоде и при выполнении инвазивных гинекологических процедур.
Результаты лабораторных исследований в норме следующие.
- При микроскопическом исследовании:
- умеренное или большое количество микробных клеток с преобладанием морфотипов лактобацилл;
- вагинальный эпителий представлен клетками поверхностных слоев, реже встречаются клетки промежуточного слоя, «ключевые» клетки отсутствуют;
- лейкоцитарная реакция отсутствует или слабо выражена — единичные лейкоциты в поле зрения.
- При исследовании рН вагинального экссудата: 3,8–4,5.
- Аминный тест: отрицательный (отсутствие рыбного запаха при смешивании на предметном стекле вагинального отделяемого с 10%-ным раствором КОН в равных пропорциях)
- При микробиологическом исследовании:
- общая микробная обсемененность 10 6 –10 8 КОЕ/мл;
- абсолютное преобладание лактобацилл;
- условно-патогенные микроорганизмы в низком титре (10 4 КОЕ/мл) или отсутствуют.
Лечение
Основное направление терапии — применение местных или системных антибактериальных препаратов с антианаэробным эффектом.
Показано применение клиндамицина. Препарат является 7-дезоксипроизводным линкомицина, ингибирует синтез белков в микроорганизмах, оказывает бактериостатическое или бактерицидное действие в зависимости от концентрации в макроорганизме и чувствительности микроорганизма. Препарат эффективен в отношении грамположительных микроорганизмов (стафилококков, стрептококков, пневмококков, палочки дифтерии), гарднерелл, микоплазм. Устойчивость микроорганизмов к клиндамицину вырабатывается медленно. При приеме внутрь клиндамицин всасывается лучше, чем линкомицин. После внутримышечного введения максимум его концентрации в крови отмечается через 2–2,5 ч. Препарат хорошо проникает в жидкости и ткани организма, выводится с мочой и желчью. При нарушении функции почек и печени выведение клиндамицина замедляется. При бактериальном вагинозе можно назначать одну из лекарственных форм клиндамицина: крем 2%-ный 5 г в аппликаторе (разовая доза) интравагинально 1 раз в день (на ночь) в течение 6 дней; овули 100 мг интравагинально на ночь в течение 3 дней; капсулы 300 мг внутрь 2 раза/сут в течение 7 дней.
Клиндамицин разрешенн к применению у беременных в виде 2%-го крема 5 г (разовая доза) интравагинально 2 раза/сут в течение 5 дней.
Также при бактериальном вагинозе можно назначать метронидазол. Он обладает широким спектром действия в отношении простейших, подавляет развитие Trichomonas vaginalis, Entamoeba histolytica и лямблий. В отношении анаэробных бактерий препарат высокоэффективен. Метронидазол хорошо всасывается при приеме внутрь, проникает в органы и ткани, проходит через плаценту и гематоэнцефалический барьер, накапливается в печени. Период полувыведения препарата составляет 8–10 ч, полностью выводится из организма через 1–2 сут после введения. Метронидазол в основном выводится с мочой в неизмененном виде и в виде метаболитов, частично — с калом. При применении метронидазола могут отмечаться потеря аппетита, сухость и неприятный вкус во рту, тошнота, рвота, диарея, головная боль, крапивница, зуд. Эти явления проходят после окончания лечения или отмены препарата. Возможна лейкопения. Препарат противопоказан при беременности и кормлении грудью, нарушениях кроветворения, остром течении заболеваний центральной нервной системы. Во избежание развития тяжелых побочных реакций следует предупреждать пациентов о недопустимости приема алкоголя и содержащих его продуктов как в ходе терапии метронидазолом, так и в течение 24 ч после ее окончания. При бактериальном вагинозе можно применять одну из следующих схем лечения с использованием метронидазола:
- гель 0,75% 5 г (разовая доза) интравагинально (на ночь) в течение 5 дней;
- таблетки 500 мг внутрь 2 раза/сут в течение 7 дней;
- таблетки 2 г внутрь однократно.
Также используют и другие производные метронидазола:
- тинидазол (Тинидазол-Акри, Веро-тинидазол), таблетки 2 г внутрь однократно;
- орнидазол (Орнидазол-Веро), таблетки 500 мг внутрь 2 раза/сут в течение 5 дней.
Ранее было проведено сравнительное изучение эффективности местнодействующих пробиотиков. Поскольку не было выявлено достоверных отличий в результатах лечения у пациенток, получавших и не получавших эти средства, в настоящее время их не рекомендуют при лечении бактериального вагиноза [3].
При сочетании бактериального вагиноза с ИППП, одновременно применяют антибактериальные препараты в соответствии с нозологической формой заболевания [2]. При неосложненной гонорейной инфекции назначают цефтриаксон однократно внутримышечно в дозе 250 мг (препарат является цефалоспориновым антибиотиком III поколения; после внутримышечного введения пик концентрации в крови отмечается через 1,5 ч; из организма выводится медленно). При обнаружении хламидий и/или микоплазм показано применение антибиотиков — макролидов, тетрациклинов.
Высокий терапевтический эффект, хорошая переносимость способствовали значительному распространению применения макролидов. Их антимикробный эффект обусловлен нарушением синтеза белка в рибосомах микробной клетки. Как правило, макролиды оказывают бактериостатическое действие, но в высоких концентрациях способны вызывать и бактерицидный эффект. Кроме антибактериального действия, макролиды обладают умеренной иммуномодулирующей и противовоспалительной активностью. Представителем III поколения макролидов является джозамицин (Вильпрафен). Этот антибиотик быстро абсорбируется из желудочно-кишечного тракта (ЖКТ), хорошо проникает через биологические мембраны и накапливается в тканях. Максимальная концентрация достигается через 1–2 ч после приема. Через 45 мин после приема дозы 1 г средняя концентрация джозамицина в плазме составляет 2,41 мг/л; связывание с белками плазмы не превышает 15%. Прием препарата с интервалом в 12 ч обеспечивает сохранение эффективной концентрации джозамицина в тканях в течение суток. Равновесное состояние достигается через 2–4 дня регулярного приема. Концентрация джозамицина в полиморфонуклеарных лейкоцитах человека, моноцитах и альвеолярных макрофагах примерно в 20 раз выше, чем в других клетках организма. Препарат биотрансформируется в печени до менее активных метаболитов. Джозамицин выводится главным образом с желчью, выведение же с мочой составляет менее 20%. Препарат назначается по 500 мг 2 раза в день в течение 10 дней.
Из группы тетрациклинов при ИППП наиболее эффективен доксициклин; в последние годы широко применяется Юнидокс Солютаб. Препарат отличается от Доксициклина гидрохлорида нейтральной реакцией, оказывает меньшее раздражающее действие на слизистую оболочку пищеварительного тракта и обладает улучшенными противомикробными и фармакокинетическими свойствами. Юнидокс Солютаб блокирует рибосомальную полимеразу и тормозит синтез белка в микроорганизмах.
Таблетки Юнидокс Солютаб обладают контролируемой растворимостью. Их можно не только принимать внутрь целиком или по частям, но и быстро приготовить из них сироп, суспензию (растворив таблетку в 20 мл воды) или раствор (растворив таблетку в 100 мл воды), которые обладают приятным вкусом. Таблетки растворяются в воде в течение 5–10 с, в биологических жидкостях — в течение 1 мин, превращаясь в равномерную суспензию.
Юнидокс Солютаб всасывается полностью. Биодоступность препарата составляет 95%. Через 2 ч после приема (200 мг в первый день и 100 мг в последующие дни) уровень в сыворотке составляет от 1,5 до 3 мг/мл. Препарат на 80–90% связывается с белками плазмы, хорошо проникает в ткани, накапливается в ретикулоэндотелиальной системе. Период полувыведения составляет 16–18 ч, после приема повторных доз — 22–23 ч.
Ранее были отмечены преимущества, заключающиеся в отсутствии побочных эффектов по типу эзофагитов, встречающихся при применении обычных форм Доксициклина гидрохлорида, способности накапливаться в высоких концентрациях в репродуктивных органах и активно воздействовать на инфекционный агент.
Юнидокс Солютаб назначают в дозе 200 мг в течение 10 дней.
Лабораторный контроль эффективности терапии следует проводить непосредственно по окончании этиотропного лечения: при микроскопии вагинальных мазков, окрашенных по Граму, необходимо констатировать степень эрадикации микроорганизмов, ассоциированных с бактериальным вагинозом; при посеве вагинального отделяемого — выявлять случаи колонизации факультативно анаэробными условно-патогенными микроорганизмами.
При сочетании бактериального вагиноза с урогенитальным хламидиозом и/или микоплазмозом лабораторный контроль необходимо повторить через 3 нед по окончании терапии.
По вопросам литературы обращайтесь в редакцию.
И. В. Хамаганова, доктор медицинских наук, профессор
РГМУ, Москва
