Содержание:
Каким бы искусным ни был специалист по инъекциям, синяки после уколов – явление распространенное. Они возникают в результате повреждения иглой кровеносных сосудов, которые имеют свои особенности расположения у каждого человека. Играют роль и хрупкость стенки сосудов, свертываемость крови. И все же в известной степени можно избежать синяков, а если они появились, нужно уметь принять меры к их быстрому рассасыванию.

Причины появления

Обиходное выражение «синяк» включает 2 понятия:
- Кровоподтек , когда излившаяся кровь пропитывает ткани, такой синяк легче рассасывается и быстрее поддается лечению.
- Гематома , когда кровь расслаивает ткани, образуя ограниченную полость. В этих случаях рассасывание не всегда успешно, нередко требуется вмешательство для удаления крови. Также гематомы склонны к нагноению, образованию абсцесса.
В медицинской практике причиной синяков являются различные уколы, диагностические тесты, прививки.
Уколы

Синяк может образоваться на месте подкожного, внутримышечного или внутривенного введения лекарства. Подкожные инъекции делают по наружной поверхности средней и нижней трети плеча, в средних отделах живота, внутримышечные в верхненаружном квадранте ягодицы, в средней трети бедра по передней поверхности.
Эти области тела выбраны в местах, где нет опасности повреждения крупных сосудов, но и сосуды мелкого калибра могут привести к образованию кровоподтека или гематомы. Внутримышечные кровоизлияния расположены глубже, поэтому вначале образуется не синяк, а уплотнение, которое легко прощупать. Если такая «шишка» долго не рассасывается, болит, это говорит о формировании гематомы и о ее воспалении.
Внутривенные инъекции выполняются в местах, где вены расположены близко к коже. Причиной кровотечения является сама проколотая вена: или она прокалывается насквозь, или после удаления иглы время сдавления места укола недостаточно для образования тромба. Кровоизлияние в этих случаях может быть довольно значительным.
Капельницы

Синяки от капельниц встречаются нередко. Длительное нахождение иглы в вене травмирует ее, особенно когда игла плохо зафиксирована на коже. С другой стороны, капельное введение растворов чаще проводится тяжелобольным, у которых и без того имеются проблемы с сосудами, свертываемостью крови. Возможно развитие гематомы в локтевой ямке, о чем говорит отек предплечья.
Диаскинтест и проба манту

Эти пробы проводятся для диагностики туберкулеза: при Манту вводится ослабленные бациллы, для диаскинтеста используется туберкулезный аллерген. Технология обеих проб идентична – на передней поверхности предплечья вводится внутрикожно 0,1 мл раствора. Показателем правильного введения является появление участка «лимонной корки».
После диаскинтеста и Манту синяков быть не должно, если они выполнены технически правильно. Может быть небольшое подкожное кровоизлияние, если раствор введен глубже, в подкожную клетчатку.
Прививка от гриппа

Вакцину от гриппа вводят подкожно в области наружной поверхности плеча или передней поверхности бедра. Сколько-нибудь ощутимые кровоизлияния после таких уколов очень редки. Внедрение в практику для прививок от гриппа безыгольных инжекторов устраняет проблему повреждения сосудов и образования синяков.
Лекарственные препараты для устранения синяков
Для ускорения процесса рассасывания кровоизлияний применяются лекарственные средства местного воздействия:

- гель троксевазин — улучшает процесс микроциркуляции, быстро снимает отек, восстанавливает поврежденные сосуды и ускоряет процесс рассасывания до 4-5 дней, наносят 2-3 раза в день на больной участок;
- гель троксерутин – аналог троксевазина, содержащий в составе витамин Р, укрепляющий сосуды, применение аналогичное;
- мазь гепарин – антикоагулянт, рассасывает свернувшуюся кровь, тромбы, улучшает циркуляцию крови, наносят на область синяка 1-3 раза в день с легким втиранием;
- мазь тромблесс – содержит гепарин, применение аналогичное.
Подойдут и простейшие аптечные средства, которые есть в каждом доме – 5% настойка йода и спирт. Палочкой рисуют йодную сетку над синяком, слегка прихватив здоровый участок вокруг, после побледнения рисунка его наносят снова.
Спиртовые компрессы накладывают под пленку, смочив салфетку 96° спиртом, разбавленным пополам водой. Компресс держат 1,5-2 часа, повторяя 2-3 раза в день. Хорошо помогает компресс из магнезии : порошок развести водой в соотношении 1:10, смоченную салфетку положить на синяк, накрыть пленкой, менять каждые 2-3 часа. Следует учесть, что на магнезию бывает аллергическая реакция.
Народные методы лечения

Средства народной медицины применяют в виде компрессов и примочек:
- бадяга — сухой порошок размешивают с водой в соотношении 1:2, смачивают салфетку, прикладывают компресс каждые 12 часов, результат виден уже на 2-е сутки;
- редька с медом — натертую редьку смешивают с медом в равных частях, накладывают компресс, как и с бадягой;
- капустный лист – промытый свежий лист прикладывают на ночь, накрывают пленкой;
- лист лопуха – предварительно окунают в кипяток и прикладывают в виде компресса, как и капустный лист.
Сколько времени будет рассасываться синяк, зависит от его размеров, глубины и правильно выбранного лечения. В среднем этот срок может варьировать от 2-3 дней до 2 недель.
Профилактика
Многое в предупреждении синяков зависит от техники инъекций, поэтому лучше не рисковать, а обращаться к квалифицированному персоналу. Сам пациент также может предупредить кровоизлияние, соблюдая следующие правила:
- ватку в месте укола держать не менее 10 минут, слегка прижав ее;
- не массировать, не тереть место укола;
- после инъекции в ягодицу в течение 15 минут нельзя садиться, лучше походить или лечь.
Чтобы рассасывание синяков после уколов проходило быстрее, лучше обратиться к врачу, он порекомендует наиболее подходящие в данном случае мазь или крем, средства народной медицины.
Как справиться с шишками от уколов в домашних условиях
Абсцесс после укола, произведенного как внутримышечно, так и подкожно, к сожалению, далеко не редкость. От этого постинъекционного осложнения не стоит пытаться избавиться самостоятельно, нужно обязательно обратиться к врачу.
Осложнения после уколов возникают у многих людей. Самое легкое из возможных – гематома, небольшое кровоизлияние. Возникает она из-за попадания иглы в кровеносный сосуд, либо в том случае, когда лекарство вводят слишком быстро. Не успевая распространиться в тканях, оно сдавливает близлежащие мелкие сосуды, из-за чего те могут лопнуть. Гематома не опасна для здоровья пациента и может лишь представлять неудобство с эстетической точки зрения. Особого лечения она не требует, но можно попробовать втирать в синяк мази – Троксевазин или гепариновую, чтобы он быстрее рассосался.
Нередко после инъекций возникает инфильтрат, представляющий собой уплотнение на месте укола. Обычно он появляется в тех случаях, когда при проведении манипуляции были нарушены правила асептики либо использовалась неподходящая игла (например, короткой иглой, предназначенной для подкожных инъекций, вводили лекарство внутримышечно). В прежние времена, когда уколы делались многоразовыми шприцами, это осложнение возникало намного чаще, так как иглы со временем затуплялись. С появлением же одноразовых шприцов их частота существенно уменьшилась. Кроме перечисленных причин, инфильтрат может возникать из-за неправильного выбора места для инъекции либо в результате многократных уколов при длительном курсе лечения.
Избавиться от инфильтрата можно с помощью как медикаментозных, так и народных средств. Хороший эффект дают компрессы с магнезией, камфорным маслом, димексидом. Димексид обязательно нужно разводить водой (1:3). Из народных средств лечения можно использовать капустный лист, разрезанный пополам и очищенный от колючек лист алоэ, печеный лук. Эти средства, так же, как и компрессы, обычно прикладывают к уплотнению на ночь. Многим помогает и йодная «сеточка»: ее нужно «рисовать» на ягодице 3-4 раза в день. При удачном и своевременно начатом лечении инфильтрат обычно рассасывается за несколько недель, не оставляя следов. Однако если в месте инъекции образуется болезненное уплотнение, сопровождающееся гиперемией (покраснением), заниматься самолечением ни в коем случае нельзя! Такое воспаление после укола уже требует консультации хирурга, так как на его месте может возникнуть абсцесс.
Абсцесс после укола, лечение которого следует доверять только специалистам – одно из наиболее опасных постинъекционных осложнений. Место укола при этом становится горячим и при надавливании на него ощущается боль, временами довольно сильная. Как правило, в этом случае имело место нарушение стерильности: абсцесс после укола появляется вследствие проникновения в ткани гноеродных микроорганизмов. Чем раньше пациент обратится к специалисту, тем лучше: в большинстве случаев современные препараты позволяют победить такое воспаление на начальной стадии. До консультации с врачом не следует самостоятельно применять никаких процедур (холодовых, тепловых), нельзя массировать болезненную область либо втирать в нее лекарственные средства – все эти меры могут привести к распространению абсцесса.
Абсцесс после укола опасен, прежде всего, своими осложнениями: у больного повышается температура, в наиболее тяжелых случаях может возникнуть сепсис. Течение болезни зависит, прежде всего, от времени обращения за медицинской помощью, а также от общего состояния организма: при сниженном иммунитете абсцессы любой природы протекают тяжелее. Определить, как именно лечить абсцесс после укола у данного пациента, может только хирург, исходя из данных визуального осмотра и общего состояния больного.
До начала гнойного расплавления тканей при постинъекционных абсцессах обычно назначают консервативное лечение: физиопроцедуры (УВЧ), прием антибиотиков. В осложненных же случаях показана операция – вскрытие абсцесса под местным наркозом. Затем проводится курс лечения с применением противовоспалительных и обезболивающих препаратов, ежедневные перевязки. После очищения раны от гноя используются мази и гели, способствующие заживлению тканей (Солкосерил, Куриозин, Бепантен). При условии своевременного обращения к специалисту постинъекционный абсцесс излечивается достаточно быстро и без осложнений.

Гепарин является классическим антикоагулянтом прямого действия, который находит широкое применения в клинике для сохранения текучести крови и профилактики тромбозов. Вводится он для указанных целей парентерально, а чаще всего подкожно. При этом в местах инъекций нередко развиваются кровоподтеки. Несмотря на то, что кровоподтеки считаются убедительным доказательством повреждений и травм в судебной медицине, постинъекционные кровоподтеки до сих пор не считаются свидетельством повреждений [1, 2, 6, 9, 10]. Более того, постинъекционные кровоподтеки до такой степени стали привычными последствиями инъекций, что в настоящее время в Росси и в других странах мира регистрация этих кровоподтеков не проводится [3, 4, 7, 8]. Не проводится контроль динамики их развития, хотя иногда эти кровоподтеки могут иметь гигантские размеры и даже начинают пугать пациентов и окружающих своим видом [8]. Для того, чтобы избежать лишних волнений, медицинские работники вводят гепарин в части тела, прикрытые одеждой.
Тем не менее, постинъекционные кровоподтеки (синяки), возникающие в местах инъекций гепарина, продолжают волновать пациентов. Нет вразумительного объяснения механизму их развития, нет признания наличия данной проблемы и нет официально признанной группы средств, отбеливающих кожу в области кровоподтеков [6]. В частности, до сих пор не понятно, к чему относить постинъекционные кровоподтеки, возникающие в местах инъекций гепарина: к норме или к осложнениям. Кроме этого, не описаны клинические варианты и динамика постинъекционных кровоподтеков в местах инъекций гепарина. До сих пор игнорируется предложение А.Л. Уракова и Н.А. Ураковой считать кровоподтек самостоятельным вариантом постинъекционной болезни кожи [3, 6, 8, 10].
Цель исследования: демонстрация динамики постинъекционных кровоподтеков кожи в местах подкожных инъекций гепарина на примере одного клинического случая.
Материалы и методы исследования
Проведено наблюдение за динамикой цвета кожи в местах инъекций гепарина и за динамикой постинъекционных кровоподтеков в коже у 15 пациентов, находящихся на стационарном лечении в кардиологическом отделении ГАУЗ РТ «Больница скорой медицинской помощи» города Набережные Челны. В качестве гепарина применяли препарат, «Гепарин раствор для внутривенного и подкожного введения 5000 МЕ/мл» РУП (БЕЛМЕДПРЕПАРАТ) (рис. 1).

Рис. 1. Внешний вид упаковки гепарина использованного для инъекций
Раствор гепарина вводили под кожу передней стенки живота пациентов по назначению лечащего врача ежедневно 4 раза в день посредством стандартного шприца и иглы, предназначенного для подкожных инъекций. Динамика цвета и состояния кожи живота фиксировалась посредством ежедневного фотографирования с помощью профессионального фотоаппарата при естественном освещении.
Результаты исследования отображены в виде серии цветных фотографий, наглядно отображающих динамику развития кровоподтеков в местах инъекций у пациентки Г.
Результаты исследования и их обсуждения
Результаты проведенных исследований показали, что у всех исследованных пациентов в коже живота в местах инъекций появляются следы колотых ран. В местах прокола кожи инъекционной иглой оставалась колотая ранка в виде пятна площадью около 1 мм2, вокруг которой формировался кровоподтек. В большинстве случаев, а именно – в 67 % кровоподтеки были в виде круглых пятен диаметром 1 – 3 мм. Более чем у двух третей из них помимо этого вокруг некоторых мест прокола кожи были выявлены более обширные кровоподтеки, которые имели разные размеры и формы. Обнаружено, что около 30 % исследованных пациентов реагировало на каждую инъекцию гепарина как на удар кулаком, так как у них на месте каждой инъекции возникал синяк огромного размера.
Эволюция размеров и форм синяков, возникших на месте подкожных инъекций гепарина, показана в виде серии цветных фотографий передней стенки живота у одного пациента (рис. 2).
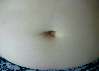 а
а 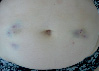 б
б 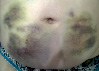 в
в 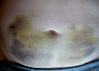 г
г
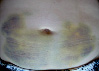 д
д  е
е 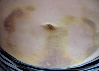 ж
ж 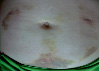 з
з
Рис. 2. Динамика внешнего вида передней стенки живота пациентки Г. (возраст 50 лет) до и после курса ежедневных подкожных инъекций гепарина в дозе 5000 МЕ: а – до инъекций, б – второй день введения гепарина, в – шестой день введения гепарина, г – первый день после прекращения инъекций гепарина, д – второй день после прекращения инъекций гепарина, е – третий день после прекращения инъекций гепарина, ж – восьмой день после прекращения инъекций гепарина, з – двенадцатый день после прекращения инъекций гепарина
Следует указать, что субъективно пациентка ощущала тепло в области кровоподтеков, однако жалоб на неблагополучие в области синяков не предъявляла. В частности, она не жаловалась на симптомы воспаления в области кровоподтеков. Проведенное исследование состояния кожи в области кровоподтеков не выявило существенного ее изменения. Поэтому лечение синяков не проводилось. У данной пациентки кровоподтеки исчезли бесследно через 3 недели.
Было проведено изучение содержания медицинских документов. Установлено, что ни в одной карте стационарного больного ни у одного пациента из 15 человек, вошедших группу исследования, не было ни одного указания на наличие у них постинъекционных кровоподтеков, их динамики и исхода.
Тем не менее, приведенные фотографии неопровержимо доказывают наличие кровоподтеков в местах подкожных инъекций гепарина, а также свидетельствуют о благоприятном их исходе.
В связи с этим предлагается производить ежедневное фотографирование кожи в местах инъекций гепарина с целью подготовки материалов для объективного рассмотрения причин и последствий постинъекционных осложнений при возможной судебно-медицинской экспертизе.
