Содержание:
- 1 Причины
- 2 Симптомы
- 3 Лейкоплакия вульвы и беременность
- 4 Диагностика
- 5 Лечение
- 6 Профилактика
- 7 К какому врачу обратиться?
- 8 Лейкоплакия вульвы – народное лечение
- 9 Формы лейкоплакии вульвы
- 10 Причины лейкоплакии вульвы
- 11 Симптомы лейкоплакии вульвы
- 12 Диагностика склеротического лишая
- 13 Как лечить лейкоплакию вульвы
- 14 Консервативное лечение склеротического лишая
- 15 Медикаментозная терапия лейкоплакии
- 16 Гигиенические мероприятия
- 17 Диета при лейкоплакии вульвы
- 18 Физиотерапия
- 19 Хирургическое лечение склеротического лишая
- 20 Лейкоплакия шейки вульвы и беременность
- 21 Профилактика и прогноз при лейкоплакии вульвы
Периоды менопаузы и климакса всегда сопряжены с гормональной перестройкой организма женщины и нередко осложняются появлением различных неприятных симптомов и заболеваний. Одним из таких гинекологических недугов, относящихся к предраковым состояниям, является лейкоплакия вульвы. Вначале это заболевание может протекать абсолютно бессимптомно, а при отсутствии своевременного лечения может приводить к развитию онкологического процесса.
Лейкоплакия вульвы (или склеротический лишай) является дистрофическим заболеванием вульвы с проявлениями плоскоклеточной гиперплазии выстилающего вульву многослойного плоского эпителия. При этом заболевании наблюдается появление в тканях вульвы в норме отсутствующих роговых и зернистых слоев, которые приводят к развитию акантоза, пара- и гиперкератоза. Это заболевание может сочетаться с краурозом вульвы, и такие клинические случаи в последние годы все чаще наблюдаются в практике гинекологов. При лейкоплакии вульвы озлокачествление клеток и развитие рака вульвы наблюдается у 13-30% пациенток, а при сочетании с краурозом риск появления раковой опухоли повышается. К сожалению, врачи отмечают и тот факт, что это гинекологическое заболевание становится «моложе» и все чаще выявляется и у женщин молодого возраста.
В этой статье мы ознакомим вас с причинами, симптомами, способами диагностики, лечения и профилактики лейкоплакии вульвы. Эта информация позволит вам вовремя начать лечение и предупредить развитие тяжелых осложнений.
Причины
Пока современная медицина не может дать точного ответа о причине развития лейкоплакии вульвы в каждом конкретном клиническом случае, но врачам хорошо известны те факторы, которые могут привести к изменениям в клеточном составе эпителия вульвы. К ним относят:
- генитальный герпес;
- хронические воспалительные заболевания половых органов;
- эрозия и дисплазия шейки матки;
- травмы половых органов;
- гормональный дисбаланс;
- заражение вирусом папилломы человека;
- пренебрежение правилами личной гигиены;
- ожирение;
- гипо- и авитаминоз;
- сахарный диабет.
Все эти факторы приобретают особую опасность возрасте после 40 лет или в период менопаузы.
Психиатры рассматривают лейкоплакию как психосоматическое заболевание, которое провоцируется целым комплексом психоэмоциональных нарушений и может корректироваться изменением образа мыслей. Как правил, женщины с таким диагнозом испытывают постоянное недовольство собой и действиями окружающих их людей, предъявляют повышенные требования к себе и глубокое недоверие к своим близким и родственникам.
Намного реже лейкоплакия вульвы развивается в детском возрасте. Однако все вышеперечисленные факторы могут стать причиной изменений в слизистой вульвы и у девочек. Именно поэтому регулярные профилактические осмотры в таком возрасте приобретают важную роль, и при появлении первых же признаков заболевания необходимо сразу же обращаться к врачу.
Симптомы
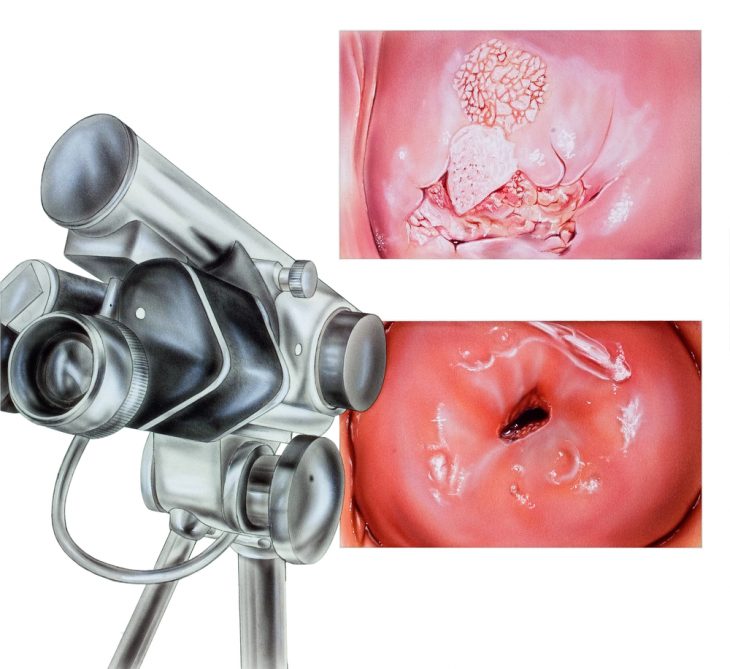
Иногда лейкоплакия вульвы длительное время протекает бессимптомно и женщины узнают о ее развитии во время планового или профилактического осмотра у гинеколога. Патология может обнаруживаться случайно при осмотре клитора и малых половых губ. На их слизистой оболочке появляются небольшие, обычно множественные, пятна белесого цвета. Со временем они утолщаются, ороговевают, слегка возвышаются над поверхностью слизистой и приобретают серо-белый цвет с перламутровым оттенком. Очаги изменившейся слизистой могут увеличиваться в размерах, сливаться и распространяться на значительную поверхность вульвы. Нередко у больных наблюдаются парестезии в виде онемения или покалывания в зоне кератоза.
При инфицировании или склерозировании зон лейкоплакии женщина может обращать внимание на внезапное появление отечности и предъявлять жалобы на сухость, напряжение и стягивание слизистой и кожи в области половых органов, интенсивный зуд, который усиливается по ночам или при движении, половом акте и мочеиспускании. Длительный зуд вульвы приводит к появлению психоэмоциональных расстройств, истощению нервной системы и утрате трудоспособности.
На участках лейкоплакии могут появляться множественные субэпителиальные кровоизлияния. На поздних стадиях болезни гиперкератоз и склерозирование достигают своего максимума. Кожнослизистые покровы становятся ригидными, складчатыми, по цвету глянцево-перламутровыми. На их поверхности появляются телеангиоэктазии и субэпителиальные кровоизлияния. Большие половые губы становятся похожими на утолщенные валики, малые половые губы почти не определяются, а вход во влагалище становится резко суженным.
Классификация форм лейкоплакии
По степени выраженности гиперкератоза лейкоплакия может быть:
- Плоская. На вульве появляются плоские белесые пятна без признаков воспалительного процесса. После удаления тампоном они появляются вновь. Пятна могут присутствовать на ограниченных участках вульвы, а при генерализованном течении захватывают обширную поверхность слизистой.
- Гипертрофическая. Очаги изменения слизистой выглядят как серо-белые пятна с четко очерченными контурами, они возвышаются над поверхностью и иногда сливаются между собой, не снимаются тампоном.
- Бородавчатая. Очаги поражений значительны и имеют вид бородавчатых наростов. Могут осложняться изъязвлениями, воспалением, отечностью и появлением покраснений, язв, трещин и эрозий. Такая форма лейкоплакия считается предраковым состоянием.
Лейкоплакия вульвы и беременность
В отдельных случаях лейкоплакия вульвы может развиваться и во время беременности. При помощи своевременной и грамотно назначенной медикаментозной терапии обычно удается достичь стабильного состояния без прогрессирования симптомов во время вынашивания плода и в раннем послеродовом периоде. В таких случаях женщинам показано родоразрешение естественным путем. При наличии выраженной сухости, истонченности, наличии долго заживающих изъязвлений, трещин и обширных очагов лейкоплакии для родоразрешения рекомендуется операция кесарева сечения.
Диагностика

Для установления диагноза пациенткам назначаются такие виды обследования:
- сбор анамнеза и гинекологический осмотр;
- общий анализ крови;
- мазок на флору из уретры, влагалища и шейки матки;
- анализ методом ПЦР на наличие вируса папилломы человека с установлением типа вируса;
- биопсия и гистологическое исследование;
- цитологическое исследование соскобов с шейки матки и цервикального канала на атипичные клетки;
- вульвоскопия (простая и расширенная с использованием красителей);
- кольпоскопия;
- аспирация содержимого полости матки и/или цервикального канала с последующим гистологическим исследованием материала;
- иммунограмма.
На ранних стадиях лейкоплакии вульвы проводится дифференциальная диагностика этого заболевания с такими болезнями как:
- нейродермит – зуд при этом проявляется и на других участках тела, эпителий уплотнен, сухой и утолщенный, кожа покрасневшая, с воспаленными папулами розово-коричневоого цвета и имеет усиленный рисунок;
- витилиго – при этом заболевании отсутствуют участки пигментаций, зуд легкий, на измененных участках кожи нет атрофических изменений;
- сахарный диабет – ткани вульвы воспаленные, отечные, тестообразной консистенции, зуд сильный;
- красный плоский лишай – при этом заболевании высыпания папулезные, множественные и склонны к группировке, после вскрытия папул на коже образуются участки атрофии или склероза с образованием келоиднообразных рубцовых изменений.
При подозрении на кожное заболевание женщине рекомендуется консультация дерматолога.
При развитии у женщины психоневрологических нарушений назначается консультация психотерапевта.
Лечение
Все пациентки с лейкоплакией вульвы подлежат диспансерному динамическому наблюдению у гинеколога или онколога (при наличии злокачественного поражения). Для наблюдения за состоянием участков лейкоплакии обязательно проводятся такие методики обследования как цитологический анализ и кольпоскопическое исследование.
Тактика лечения лейкоплакии вульвы зависит от степени и характера изменений слизистой вульвы и направлена на устранение симптомов заболевания и предупреждение перерождения бляшек в злокачественную опухоль. На начальных этапах заболевания больной назначается длительная комплексная консервативная терапия, которая требует постоянного врачебного контроля и проведения мониторинга ее эффективности (по результатам анализов).
Консервативная терапия
Для консервативного лечения лейкоплакии вульвы больной рекомендуется:
- прием лекарственных препаратов;
- правильное проведение гигиенических мероприятий;
- соблюдение диеты;
- физиотерапевтические процедуры.
Медикаментозная терапия
Для устранения неприятных симптомов заболевания назначаются:
- местные препараты для устранения воспаления: Банеоцин, Элидел крем, Белодерм мазь, Дермовейт мазь, Клобетазол пропионат и др.;
- местные препараты для устранения зуда: Акридерм, Синафлан мазь, Белодерм, Тридерм, Целестодерм, Прогестерон крем и др.;
- антигистаминные препараты: Тавигил, Лоратадин, Кларисенс, Фенкарол и др.;
- местные гормональные препараты: Эстриол крем, Прогестерон крем, Тестостерона пропионата мазь и др.;
- антибактериальные средства для местного применения (при вторичных инфекциях): Левомиколь, масляный раствор Хлорофиллипта, 5% линимент Синтомицина, свечи Синтомицин, эмульсия Хлоргексидина и др.
Для общего укрепления организма и улучшения состояния слизистой оболочки рекомендуется прием витаминно-минеральных комплексов.
При невозможности устранения зуда вульвы медикаментозными средствами для наружного применения назначаются новокаиновые вульварные блокады и радиоволновая пункция кожного покрова вульвы.
При выраженном воспалении и вторичном инфицировании могут назначаться противовоспалительные и антибактериальные препараты в виде таблеток или инъекций. При необходимости назначаются препараты для иммунной коррекции.
Пациенткам с психоневрологическими нарушениями назначаются занятия по психокоррекции и прием седативных средств, антидепрессантов и транквилизаторов.
Гигиенические мероприятия

При лечении лейкоплакии вульвы рекомендуется:
- Не допускать перегревания тела.
- Не носить синтетическое и плотно облегающее тело белье.
- Избегать пребывания на солнце.
- Отказаться от приема горячих ванн, посещений сауны и бани.
- Для подмывания не использовать пересушивающих кожу антисептических растворов и мыла, а пользоваться кипяченой водой с добавлением соды (для смягчения) и отварами трав (ромашка, календула, крапива, шалфей).
- Не спринцеваться.
- Отказаться от применения синтетических прокладок и тампонов.
Диета
Во время лечения лейкоплакии вульвы рекомендуется исключить:
- употребление спиртных напитков и курение;
- прием жирных копченых, острых блюд, черного чая и кофе.
В ежедневный рацион должны включаться богатые витаминами (особенно витамином А) и минералами овощи, фрукты, нежирные сорта мяса, крупы и молочные продукты.
Физиотерапия
Для противовоспалительного и десенсибилизирующего эффекта назначаются:
- фонофорез с лекарственными препаратами;
- модуляция ритмов головного мозга;
- радиоволновое лечение;
- магнитофорез;
- сонофорез;
- лазерофорез;
- дарсоваль;
- бальнеотерапия;
- чрескожное лазерное облучение крови;
- лечебная физкультура.
Хирургическое лечение
Необходимость хирургического лечения определяется показателями анализов и эффективностью консервативной терапии. Для устранения очагов лейкоплакии могут применяться:
- иссечение участков лейкокератоза вульвы скальпелем или радионожом;
- удаление очагов лейкокератоза при помощи криодеструкции;
- удаление очагов лейкокератоза при помощи лазерной абляции;
- экстирпация вульвы (проводится при признаках перерождения в рак).
При признаках перерождения опухоли в раковую больной после операции назначаются курсы радиолучевой терапии.
Профилактика
Профилактика лейкоплакии заключается в регулярном проведении профилактических осмотров и своевременном лечении воспалительных заболеваний, гормональных сбоев и метаболических нарушений.
К какому врачу обратиться?
При появлении первых признаков лейкоплакии вульвы следует обратиться к гинекологу. При необходимости врач может рекомендовать консультации дерматолога, эндокринолога, психотерапевта и онколога.
Лечение лейкоплакии вульвы народными средствами давно и успешно применяется женщинами как самостоятельно, так и в сочетании с другими методами лечения. Это позволяет эффективно снимать наиболее острые симптомы заболевания, такие как зуд, сухость, отечность, жжение, стягивание, появление кровоточащих ран и язв, мокнущих участков на слизистых оболочках и многие другие.
Использование народного опыта предупреждает распространение лейкоплакии на другие органы – шейку матки, мочевой пузырь, желудок, ротовую полость, а также препятствует перерастанию этого заболевания в более сложные формы.
Лейкоплакия вульвы – народное лечение
Народное лечение лейкоплакии вульвы направлено на внутреннее и внешнее оздоровление женщины. К внутреннему лечению относится прием настоев, отваров, соков, препаратов внутрь. Для внешнего (местного, наружнего) лечения слизистых оболочек и кожи вульвы предназначаются ванночки с травами, настои для подмывания, мази, примочки, тампоны, различные масла, свечи и т.д. Комплексный подход такого лечения в сочетании с правильной диетой и соблюдением необходимой гигиены всегда дает хороший поддерживающий результат.
При лечении лейкоплакии вульвы всегда нужно помнить, что человеческий организм – это сложная, высокоразвитая биологическая система. Каждая женщина имеет свои индивидуальные особенности организма и течение болезни. Поэтому при применении тех или иных средств важно внимательно контролировать результаты своего лечения, выбирать для себя наиболее действенные и комфортные.
При этом необходимо учитывать, что течение данного заболевания проходит волнообразно: за периодами улучшения или относительного благополучия могут следовать обострения. Чаще всего эти обострения приходятся на весну и осень, перед месячными, после нервных нагрузок, вследствие приема антибиотиков, гормональных средств, спиртного (особенно пиво и шампанское), сладких газированных напитков, кофеина, дрожжевых и крахмалосодержащих продуктов, кефира.
К обострению болезни приводит употребление острых (чеснок, перец, горчица, хрен, имбирь), очень соленых, сладких и кислых блюд. Привычный для многих женщин утренний крепкий кофе или чай с добавлением лимона и кусочком тортика может провоцировать ухудшение самочувствия.
В процессе лечения важно учитывать и фактор привыкания организма, адаптацию вызывающих симптомы лейкоплакии лихеноидных составляющих к некоторым средствам. Поэтому если какой-то привычный целебный травяной настой при лейкоплакии вульвы вдруг перестал помогать, то сделайте перерыв и замените его на другой с аналогичными свойствами. Иногда бывает и так, что при использовании некоторых лечебных средств сначала происходит временное ухудшение самочувствия, но затем наступает устойчивое улучшение.
Внутреннее лечение лейкоплакии вульвы народными средствами
Универсальными средствами в народном лечении лейкоплакии вульвы при употреблении внутрь считаются следующие: укрепляющие иммунную и нервную систему, повышающие защитные силы человека, противовирусные, противоинфекционные, противолишайные, противогрибковые, антисептические, противовоспалительные, успокоительные, антиоксидантные, антитоксические, антиаллергенные, очищающие и восстанавливающие. Многие народные средства обладают широким спектром воздействия и могут совмещать в себе многочисленные оздоравливающие качества.
Как показывает практика, лучшее воздействие при лечении лейкоплакии вульвы оказывает водный настой рылец шафрана, жевание прополиса, настой таволги вязолистной (лабазника), отвары и настои календулы, ромашки лекарственной, базилика, листьев грецкого ореха, листьев малины и черной смородины, березовых почек, плодов калины, крапивы двудомной, пустырника, лаврового листа, шалфея, эвкалипта, корня одуванчика, листьев земляники и других растений.
Крайне осторожно нужно относиться к приему фитопрепаратов, которые считаются ядовитыми, таким, как чистотел, полынь, цветы картофеля, болиголов и им подобные, которые могут нанести серьезный вред организму в целом, но не вылечить лейкоплакию вульвы. Серьезное необратимое поражение почек и печени вызывает прием внутрь березового дегтя.
Внутреннее лечение лейкоплакии вульвы народными средствами всегда стоит начинать с низких доз, то есть примерно с четверти или одной трети части от той дозировки, что приведена в традиционном рецепте. Например, если в рецепте предложено заваривать одну полную столовую ложку травы стаканом кипятка, то для начала приема достаточно будет и одной чайной ложки. Если через 2 – 3 недели терапевтический эффект оказывается вполне достаточным, то дозировку следует сохранить, если недостаточным – увеличить ее до рекомендованного уровня.
Особое внимание нужно обратить на отсутствие противопоказаний применения народных методов в связи с наличием у женщины сопутствующих заболеваний. Необходимо учитывать воздействие растительных компонентов на кровяное давление, вязкость крови, минерально-кальциевый баланс, обмен веществ, гормональную сферу и другие параметры.
В настоящее время установлено, что сложносоставные растительные препараты в виде настоев и отваров при лечении слизистых оболочек вульвы в малых и средних дозировках проявляют отчетливый фармакологический эффект, но в больших дозах могут оказывать негативное воздействие. Следовательно, при возникновении отрицательных симптомов дозировку растительного сбора нужно как минимум наполовину уменьшить, а если данная мера не приводит к нужному результату – отказаться от данного сбора и перейти на другой способ лечения. При смене препаратов нужно стараться сохранять непрерывность лечения, не допускать обострений заболевания, не забывать о сезонных профилактических мероприятиях.
Внутренние средства народного лечения лейкоплакии вульвы позволяют восстановить женский организм от разрушительного воздействия токсинов и аллергенов, которые вырабатываются в процессе заболевания и негативно влияют на многие органы и, прежде всего, – на репродуктивную и мочеполовую сферы. Как одна из разновидностей генитальных лихенов (лишаев), лейкоплакия вульвы поддается полному излечению при грамотном комплексном подходе.
Наружное лечение лейкоплакии вульвы народными средствами
Наружное лечение лейкоплакии вульвы народными средствами позволяет держать болезнь под контролем, оперативно убирать неприятные симптомы, существенно улучшать качество жизни. К местному применению рекомендуются препараты, которые обладают противомикробным, дезинфицирующим, болеутоляющим, противозудным, смягчающим, противовоспалительным, увлажняющим и другими полезными свойствами.
Лечение лейкоплакии вульвы в домашних условиях основано на самостоятельном приготовлении натуральных средств из доступных продуктов и растений. В зависимости от разновидности форм лейкоплакии и наличия конкретных неприятных симптомов, которые мучают женщину, выбираются нужные ингредиенты. Единых стандартов народного лечения для всех проявлений лейкоплакии не существует. Тем не менее, в арсенале народной медицины можно обнаружить самые эффективные и безопасные методики.
Для подмывания и спринцевания лучше всего подходит настойка 4 – 6% яблочного уксуса без консервантов. На поллитровую баночку теплой воды достаточно добавить ¼ чайной ложки яблочного уксуса. На вкус вода должна быть с приятной кислинкой, не более. Яблочный уксус можно приготовить впрок самостоятельно или купить уже готовый в магазине. В отличие от других видов уксуса (винного, рисового, бальзамического и т.д.) яблочный уксус по своей кислотно-щелочной шкале (PH) наиболее соответствует кожным и слизистым оболочкам человека, поэтому не раздражает, не травмирует и не иссушает их при многократном применении.
Более того, настойка яблочного уксуса обладает дезинфицирующими, противовоспалительными, антисептическими, противолишайными, противогрибковыми, заживляющими, смягчающими свойствами. Она помогает снять зуд, жжение, убрать мелкие кровоизлияния, блокирует распространение болезни, оказывает комфортное успокаивающее действие. Никогда не используйте неразбавленный, концентрированный уксус или уксусную эссенцию, что обязательно приведет к тяжелейшим ожогам слизистых оболочек и кожи, значительно усугубит течение заболевания.
Для подмывания, спринцевания и сидячих ванночек можно применять многие настои и отвары из трав, которые рекомендованы к внутреннему употреблению. Как правило, в отзывах о народном лечении лейкоплакии вульвы женщины пишут о своем опыте улучшения здоровья такими травами, как календула, зверобой, шалфей, эвкалипт и другие целебные растения. Если нужно подсушить мокнущие участки слизистых оболочек, то рекомендуется ромашка, кора дуба, гранатовые корочки и другие средства. Любое мыло, в том числе, дегтярное, значительно иссушает покровы вульвы
Очень быстро на определенное время убрать сильный зуд при лейкоплакии, гиперкератозе и краурозе вульвы помогает протирание слизистых оболочек интимной зоны небольшим кусочком льда, который предварительно замораживается для этих целей в холодильнике. Эти ледяные кусочки можно готовить с добавлением лечебных трав и заливать в специальные пластиковые формочки.
Эффективно снять отечность тканей вульвы при лейкоплакии и краурозе помогают капустные листы. Для этого чистый капустный лист слегка отбивается деревянным молоточком и прислоняется к интимной зоне на ночь или в дневное время. Сверху надевается поддерживающее нижнее бельё. По мере высыхания капустного листа его меняют на свежий.
Опасно для снятия зуда вульвы использовать горячую воду, а также любые спиртовые настойки в том числе, настойку чистотела на водке, зеленку, йод и другие, что быстро приводит к появлению атипичных клеток и карциноме вульвы. Любые выжигания слизистых оболочек вульвы в конечном результате приводят к печальным последствиям.
Так, на одном из форумов, который был посвящен вопросам лечения лейкоплакии и крауроза вульвы народными средствами, оказалась запечатлена история молодой женщины, которая на протяжении летних месяцев обрабатывала слизистые оболочки интимной зоны спиртовой настойкой чистотела. Сначала она описывала, что с каждым днем в результате постоянного выжигания чистотелом на водке сокращаются белесые участки. Но затем сообщила, что у нее начался рак вульвы.
Также, во избежание причинения вреда своему здоровью, не следует обрабатывать интимную зону раствором соды, перекисью водорода, гидроперитом, березовым дегтем и любыми ядовитыми веществами, которые не только не помогут облегчить состояние женщины, но и приведут к значительному ухудшению состояния, вплоть до появления злокачественных образований на вульве.
Мази и свечи на масле какао в лечении лейкоплакии вульвы
Не стоит самостоятельно готовить мази и свечи для терапии лейкоплакии вульвы. Это связано с тем, что не всегда возможно определить качество исходного сырья, выдержать правильные пропорции, температурный режим и так далее. Лучшим выбором в процессе лечения лейкоплакии вульвы будут гомеопатические свечи на масле какао (например, «Календула», «Прополис», «Чага», «Туя», «Фемикан»), гомеопатические мази «Календула», «Прополис», «Туя», «Гамамелис», «Арника» и другие.
Хорошими увлажняющими и лечебными качествами обладает кокосовое масло, гусиный жир, рыбий жир и некоторые другие средства. Они помогают бороться с нестерпимым зудом, жжением при мочеиспускании, а также неприятными ощущениями во время и после полового контакта.
Народные средства лечения лейкоплакии вульвы способствуют предотвращению самых опасных проявлений этого заболевания – плохо заживающих, болезненных ран, трещин, гнойных язв и эрозий, к которым всегда присоединяются дополнительные грибково-бактериальные и вирусные инфекции, активизируются диспластические и атрофические процессы в тканях. Только ежедневная забота о себе и систематичность лечения приводят к желаемым результатам. Для лечения лейкоплакии вульвы нужны необходимые знания, время, терпение и женская мудрость.
Лейкоплакия вульвы (склеротический лишай) — дистрофическая патология, которая сопровождается плоскоклеточной гиперплазией многослойного эпителия вульвы. Болезнь характеризуется появлением в тканях вульвы зернистых и роговых слоев, что провоцирует развитие акантоза, гипер- и паракератоза. Чаще лейкоплакия вульвы протекает вместе с краурозом половых органов. Малигнизация (озлокачествление) клеток при склеротическим лишае встречается у 25-30% пациенток. В сочетании с краурозом вероятность образования онкоопухоли увеличивается.

Обычно лейкоплакия вульвы диагностируется у женщин климактерического возраста. Однако, согласно статистике, случаи склеротического лишая стали гораздо чаще встречаться среди пациенток детородного периода и молодых девушек.
Формы лейкоплакии вульвы
Учитывая характер и тяжесть очагов лейкоплакии, склеротический лишай имеет несколько форм:
- Простая (плоская) лейкоплакия вульвы. Проявляется образованием бляшек белого цвета, которые чаще поражают влагалищные стенки и половые губы. Пораженная эпителиальная поверхность не имеет вогнутостей или выпуклостей. Она не меняет первоначальную форму и остается плоской. На месте удаленных бляшек остается кожа с белыми вкраплениями. Простая форма склеротического лишая может покрывать всю область вульвы или возникать на небольших ее участках.
- Гипертрофическая (чешуйчатая) лейкоплакия. Данная форма патологии сопровождается появлением серо-белых пятен на поверхности слизистых, возвышающихся над поверхностью эпителия. Очаги воспаления могут соединяться, образовывая целостную поверхность или единую цепь. Убрать выпуклые пятна с помощью ватного тампона при гипертрофическом лишае невозможно.
- Эрозивная (бородавчатая) лейкоплакия вульвы. Эта стадия болезни считается предраковым состоянием. Воспалительные очаги выглядят как белые бородавки. Обычно их поверхность покрыта трещинами, ссадинами или язвочками. Возможно развитие воспаления в бляшках.
Причины лейкоплакии вульвы
Точные причины возникновения склеротического лишая не определены. Специалисты выделяют ряд факторов, которые провоцируют изменения клеточного состава эпителия вульвы, что вследствие приводит к развитию лейкоплакии. К ним относятся:
- воспалительные патологии репродуктивной системы хронического течения;
- генитальный герпес;
- дисплазия, эрозия маточной шейки;
- дисбаланс гормонов;
- ожирение, сахарный диабет;
- гипо-, авитаминоз;
- несоблюдение правил интимной гигиены;
- заражение папилломавирусной инфекцией;
- травмы половых органов.
Особенно опасными перечисленные факторы становятся для пациенток менопаузального периода и женщин старше 40 лет.
Некоторые специалисты рассматривают лейкоплакию как психосоматическую патологию, которая возникает на фоне целого комплекса психоэмоциональных расстройств (недовольство собой и другими людьми, недоверие к родственникам и близким, завышенные требования к себе и пр.).
Также воздействие вышеуказанных факторов может стать причиной развития лейкоплакии вульвы у ребенка. Поэтому регулярные профилактические обследования в детском возрасте играют особую роль.
Симптомы лейкоплакии вульвы
На начальной стадии склеротический лишай протекает без выраженной симптоматики и узнать о его развитии можно на плановых или профилактических осмотрах у гинеколога. Также болезнь может быть обнаружена при осмотре половых губ и клитора, на которых появляются множественные, небольшие белые пятна. Через время они ороговевают, утолщаются и возвышаются над эпителиальной поверхностью. При этом они становятся серо-белыми с перламутровым оттенком. Область изменившегося эпителия может сливаться, увеличиваться и распространяться на значительные участки вульвы. При этом женщина может испытывать чувство покалывания или онемения в интимных местах.
При склерозировании или инфицировании пораженных тканей возникает отечность, сухость, стягивание, напряжение слизистой и кожи гениталий. Появляется сильный зуд, который при мочевыделении, интимной близости, движении и в ночное время усиливается. Длительный зуд может стать причиной психоэмоциональных дисфункций (раздражительности, нервозности и пр.), утраты трудоспособности и истощения нервной системы.
На участках лейкоплакии возможно образование множественных субэпителиальных кровоизлияний. Поздние стадии лишая сопровождаются ярко выраженными проявлениями. Кожно-слизстые покровы становятся складчатыми и ригидными. Малые половые губы почти не определяются, большие становятся похожими на утолщенные валики. Влагалищный вход резко сужается, что затрудняет осуществление полового контакта.
Диагностика склеротического лишая
Диагноз лейкоплакия вульвы ставится врачом на основании имеющейся симптоматики, жалоб пациентки и результатов клинических исследований. Для диагностики склеротического лишая могут использоваться следующие аппаратные и лабораторные методы:
- Гинекологический осмотр. В ходе обследования и пальпации врач обнаруживает наличие белых ороговевших пятен на слизистых и эпителие.
- Кольпоскопия (вульвоскопия). Проводится для выявления атипичных клеток, свидетельствующих о трансформации пораженных тканей в злокачественное образование.
- Анализ влагалищного мазка. Позволяет выявить состояние влагалищной микрофлоры и определить наличие патогенных микроорганизмов вульвы.
- Проба Шиллера. Заключается в окрашивании воспаленных кожных пятен, что позволяет лучше визуализировать очаги лейкоплакии.
- Биопсия тканей вульвы. Наиболее эффективная диагностическая методика, которая в 100% случаях позволяет поставить точный диагноз.
На основании полученных сведений врач определяет форму лишая и учитывая состояние здоровья пациентки, разрабатывает индивидуальную программу терапевтического воздействия.
Как лечить лейкоплакию вульвы
Тактика и схема терапии склеротического лишая зависит от характера и степени изменений слизистых. Лечение лейкоплакии вульвы направлено на предупреждение озлокачествления (малигнизации) бляшек и устранение патологической симптоматики. На начальных стадиях болезни показано комплексное консервативное лечение, требующее постоянного контроля специалиста и мониторинга его результативности посредством проведения анализов. При обнаружении атипичных клеток назначается хирургическое вмешательство.
Консервативное лечение склеротического лишая
Консервативная терапия лейкоплакии вульвы требует комплексного подхода. Для достижения стойких и максимальных результатов лечение лишая консервативными методами включает:
- прием медикаментов;
- грамотное выполнение гигиенических мероприятий;
- соблюдение диетического питания;
- проведение физиопроцедур.
Медикаментозная терапия лейкоплакии
Лекарственные препараты для лечения лишая могут назначаться системно и локально. К местным лекарственным средствам, которые используются для устранения патологической симптоматики, относятся:
- противовоспалительные мази;
- антигистаминные препараты;
- гормональные лекарственные средства;
- противозудные кремы;
- антибактериальные препараты.
Если устранить зуд вульвы с помощью наружных медикаментозных средств не удалось, назначается радиоволновая пункция кожи или новокаиновые блокады интимных мест.
К системным медикаментозным препаратам, которые назначаются для терапии лейкоплакии вульвы, относятся антибактериальные и противовоспалительные лекарственные средства в виде инъекций или таблеток. Они принимаются при вторичном инфицировании или выраженном воспалении.
Для улучшения состояния слизистых и укрепления организма показан прием минеральных и витаминных комплексов. При необходимости применяются средства для коррекции иммунной системы.
Женщинам с психоневрологическими расстройствами назначаются антидепрессанты, седативные препараты и транквилизаторы, а также занятия по психокоррекции.
Гигиенические мероприятия
На протяжении терапевтического курса пациентке следует придерживаться ряда правил:
- не пользоваться синтетическим, облегающим бельем;
- избегать перегреваний;
- не находиться длительное время на солнце;
- не использовать пересушивающие кожу антисептические растворы и мыла для подмывания (предпочтение лучше отдать травяным отварам и кипяченой воде с содой);
- не спринцеваться;
- воздержаться от применения синтетических гигиенических средств (тампонов, прокладок и пр.).
Диета при лейкоплакии вульвы
Питание при склеротическом лишае заключается в исключении из рациона спиртных напитков, жирных, острых блюд, копченостей, кофе и черного чая. Суточное меню должно включать больше продуктов, насыщенных минералами, витаминами и питательными микроэлементами (крупы, молочные изделия, нежирные сорта мяса).
Физиотерапия
Для десенсибилизирующего и противовоспалительного эффекта при лечении лейкоплакии вульвы могут проводиться такие физиотерапевтические процедуры:
- лечебная физкультура;
- бальнеотерапия;
- дарсонвализация;
- чрескожное облучение крови;
- сонофорез;
- магнитофорез;
- лазерофорез;
- радиоволновая терапия;
- модуляция головного мозга;
- фонофорез лекарственных препаратов;
- фотодинамическая терапия (ФДТ) лейкоплакии вульвы.
Физиопроцедуры назначаются в дополнение к медикаментозному или хирургическому лечению, что позволяет достичь более стойких терапевтических результатов.
Хирургическое лечение склеротического лишая
Операция при лейкоплакии вульвы назначается при неэффективности консервативной терапии, тяжелой степени болезни и при обнаружении признаков озлокачествления тканей вульвы. Для удаления очагов лейкоплакии могут использоваться следующие деструктивные методы:
- криодеструкция участков лейкокератоза;
- лечение лейкоплакии вульвы лазером;
- деструкция патологически измененных клеток радионожом;
- хирургическое иссечение очагов лейкоплакии (с помощью скальпеля);
- экстирпация вульвы (назначается при озлокачествлении лейкоплакии).
При перерождении очагов лейкоплакии в раковую опухоль после операции показан курс радиолучевой терапии.
Все пациентки с лейкоплакией становятся на диспансерный учет к гинекологу или онкологу (в случае обнаружения злокачественных поражений).
Лейкоплакия шейки вульвы и беременность
Нередко склеротический лишай развивается во время гестации. Грамотно подобранное и своевременно начатое лечение позволяет достичь стабильного состояния слизистых вульвы и избежать прогрессирования симптомов патологии во время вынашивания. В подобном случае женщина может родить естественным путем. При истонченности и выраженной сухости кожи вульвы, а также наличии обширных очагов воспаления, долго незаживающих трещин и изъязвлений рекомендуется проведение кесарева сечения.
Профилактика и прогноз при лейкоплакии вульвы
Прогнозы при склеротическом лишае зависят от формы и тяжести очагов лейкоплакии. При своевременной и грамотной терапии возможно полное излечение от патологии.
Профилактика лейкоплакии вульвы подразумевает соблюдение следующих рекомендаций:
- своевременное выявление и терапия инфекционных, воспалительных патологий;
- регулярное обследование у гинеколога, эндокринолога не менее раза в пол года;
- лечение любых гормональных расстройств;
- соблюдение полноценного и правильного питания;
- отказ от приема алкоголя и табакокурения;
- ведение активного способа жизни;
- избегание стрессов, психоэмоциональных расстройств и нагрузок;
- соблюдение интимной гигиены;
- ношение качественного, натурального белья.
При обнаружении первых симптомов лейкоплакии вульвы следует обратиться к гинекологу. После проведения ряда аппаратных и лабораторных исследований врач определит стадию болезни и подберет наиболее эффективную тактику терапевтического воздействия.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
