Содержание:
- 1 Почему происходит воспаление околоногтевого валика
- 2 Классификация
- 3 Симптомы паронихии
- 4 Какой врач лечит паронихию?
- 5 Диагностика
- 6 Лечение паронихии
- 7 Терапия околоногтевого панариция в домашних условиях
- 8 Осложнения
- 9 Профилактика
- 10 Причины паронихия
- 11 Почему появляется паронихия?
- 12 Классификация и клинические проявления воспаления
- 13 Диагностические мероприятия
- 14 Медикаментозное лечение паронихии
- 15 Домашнее лечение народными средствами
- 16 Профилактика
Почему происходит воспаление околоногтевого валика
Всем людям хорошо известно, что кожный покров, покрывающий ладони и ступни, гораздо более прочный, нежели покров на других частях тела. Объясняется это довольно просто. На конечности обычно приходится наибольшая нагрузка, им необходимо справляться с высоким уровнем травматического повреждения в буквальном смысле ежедневно. Чтобы защититься от агрессивной окружающей среды, природа придумала утолщение кожи на тех местах, которые несут наибольшие нагрузки.
Правда, огрубение кожи относится в основном к ладоням и стопам, но никак не к областям, расположенным в непосредственной близости от ногтевого ложа. Там покров остается довольно нежным и легко травмируется.
Порой, если защитные свойства кожи оказываются сниженными, на руках или на ногах могут возникать паронихии. Причинами для развития этой патологии могут стать следующие факторы:
- постоянное воздействие на область околоногтевого валика различных неблагоприятных механических факторов;
- контакт рук с различными агрессивными химическими веществами (учитываются не только особо агрессивные жидкости типа кислот, но и обычные стиральные порошки, которые также негативно влияют на околоногтевую зону);
- воспалительный процесс может развиться в качестве ответа на действие высокой температуры (такое часто случается с женщинами, стирающими руками в горячей воде);
- попадание на кожу грибка или патогенного микроорганизма с последующим проникновением его в микротравмы и активным размножением на фоне сниженного иммунитета;
- пренебрежение правилами гигиены.
Классификация
Сегодня считается, что панариций – ногтевая патология и воспаление околоногтевого валика – это связанные процессы, которые редко протекают один без другого. Однако, классификация ногтевых панарициев отличается от классификации паронихий.
Простая
Простая патология пальца ноги или руки – это зачастую следствие травматизирующего воздействия, к которому присоединился инфекционный процесс. Паронихии простого типа встречаются наиболее часто, так как для их развития бывает достаточно срыва заусенца или просто выполнения грубой ручной работы.
Пиококковая
Другое название пиококковой патологии – гнойная. Она развивается в том случае, если в область околоногтевого валика попадают патогенные штаммы стафилококков или стрептококков. Заболевание сопровождается образованием гнойника с последующим его прорывом. После того как острая ситуация разрешится, обычно наступает выздоровление.
Кандидамикотическая
Кандидомикотическая форма заболевания может поразить палец руки в том случае, если в области микротравмы или заметной раны «сядет» грибок Кандида. Обычно для развития этой формы необходимо соблюдение трех основных условий, среди которых довольно сильное снижение иммунитета, контакт с патогенным грибком и постоянное механическое раздражение проблемной зоны.
Язвенная
Валик около ногтя может воспалиться по язвенному типу, если человек контактировал с какими-либо химическими веществами. В этом случае в проблемной зоне сначала образуются неприятные язвы, а потом в их области начинается вторичная инфекция.
Роговая
Ноготь и зону вокруг него может поразить роговая форма заболевания, которая в медицинской практике встречается нечасто. В этом случае врач отметит утолщение рогового слоя эпидермиса с последующим возникновением характерных папул в этой же области. Развитие панариция под ногтем или на нем, сопровождаемое роговой формой паронихия, часто встречается при сифилисе.
При псориазе
Если человек страдает от экземы или псориаза, у него также могут развиваться паронихии в области ногтевых валиков. В этом случае патологический процесс объясняется постоянными негативными реакциями, происходящими на всей поверхности кожи, включая ногтевые валики.
Отдельно врачи выделяют такое понятие, как хроническая паронихия. Заболевание характеризуется воспалительным процессом без нагноения. В некоторых случаях ноготь пациента в итоге полностью обновляется.

Симптомы паронихии
При острой или хронической паронихии развивается довольно специфический ряд симптомов, которые практически невозможно ни с чем спутать. Пациент будет жаловаться на:
- боль в пораженной области, которая является обязательным симптомом паронихия, причиняющим пациенту множество неудобств (болевой синдром может быть различной интенсивности, порой он настолько выражен, что человек не может уснуть всю ночь);
- отечность пораженной зоны, которая первоначально локализуется только в области валика, но со временем может распространиться по всей дистальной поверхности пальца;
- палец может перестать нормально функционировать полностью или частично, так как движениям будут мешать отек и боли;
- из-за паронихия пальца может меняться цвет кожи в пораженной области от красноватого до темно-фиолетового;
- если воспалительный процесс сопровождается нагноением, то в пораженной области может быть видно скопление гноя зеленовато-желтого цвета;
- если воспалительный процесс выходит за границы одного пальца, возможно общее повышение температуры тела, развитие явлений интоксикации (слабость, ломота в теле, недомогание, головная боль и др.).
На то, чтобы развился воспалительный процесс в области валика, обычно требуется не более нескольких часов.
Какой врач лечит паронихию?
Какой врач будет лечить панариций и паронихию? Обращаться необходимо либо к хирургу, либо к травматологу. Любой из этих специалистов имеет право вести пациента с этими заболеваниями. При необходимости могут привлекаться также миколог или инфекционист. Если у пациента обнаружен дерматит или псориаз, может потребоваться консультация дерматолога.
Диагностика
Прежде чем начинать терапию паронихии пальца, необходимо точно установить диагноз. Благодаря яркой клинической картине трудностей здесь обычно не возникает. Врачу бывает достаточно тщательного осмотра пораженной зоны и сбора анамнеза. На наличие заболевания укажут данные о регулярной травматизации ногтевого валика, контакте с агрессивными химическими веществами и другие детали.
Уточнить природу происхождения воспалительного процесса часто можно с помощью микробиологических исследований. Это необходимо, чтобы подобрать оптимальный антибиотик, который поможет вылечить патологию.
Лечение паронихии
Как лечить паронихий, если не удалось избежать патологии? Терапия в каждом случае подбирается индивидуально, при этом учитываются причины, спровоцировавшие болезнь. Если патология имеет гнойный характер, то очаг вскрывается хирургом, очищается от скоплений и обрабатывается антибиотиком. Если патология вызвана грибком, может назначаться антигрибковая мазь, такая как, например, Клотримазол.
Если в ходе сбора анамнеза удалось выявить какие-либо вредные вещества, действующие на пораженную область, пациенту на время лечения рекомендуется ограничить контакт с ними. Также советуют заживляющие мази и общеукрепляющая терапия, направленная на стимуляцию иммунитета, что поможет не позволить развиться вторичной инфекции.
Если причина паронихии в сифилисе, псориазе или дерматите, пациенту рекомендуется направить усилия на лечение основных заболеваний.
Терапия околоногтевого панариция в домашних условиях
Если развилось такое заболевание, как паронихия лечение в домашних условиях поможет пациенту только в самые первые дни. Чтобы воспалительный процесс не прогрессировал, обычно рекомендуют различные ванночки с марганцовкой, ромашкой, эвкалиптом, содой и другими веществами и травами, обладающими антибактериальным и противовоспалительным эффектами.
Дополнительно можно использовать обработку Левомеколем или хлоргексидином. Если консервативное лечение дома не помогает, необходимо обратиться к врачу, не откладывая.

Осложнения
Паронихий – заболевание, которое обычно имеет благоприятный прогноз, но если воспалительные процессы запустить, возможны осложнения. Одно из основных осложнений – это переход острой болезни в хроническую форму.
Помимо хронизации инфекции, в области поражения возможно образование флегмоны – обширного воспалительного процесса. Если пациент вовремя не обратится к врачу, возможна также генерализация инфекции, угрожающая жизни – сепсис. Также человек может столкнуться с региональным лимфаденитом или образованием вторичных гнойных очагов.
Профилактика
Профилактика паронихия обычно не представляет труда. Первое, что должен делать человек – это оберегать кожные покровы в области ногтевых валиков от различных агрессивных воздействий. Если удастся устранить раздражающие факторы, риск развития воспалительного процесса значительно снизится. Дополнительно обычно рекомендуется поддерживать в хорошем состоянии собственный иммунитет и тщательно следить за чистотой рук и ног.
Паронихий – это неприятное заболевание, с которым может столкнуться любой человек. Снизить риск развития патологии до минимума можно, соблюдая ряд элементарных правил, а если избежать болезни не удалось, то для быстрого излечения стоит обратиться к врачу.
Это подкожный панариций возле ногтя.
Панариций – воспалительный процесс с нагноением, развивающийся на пальцах.
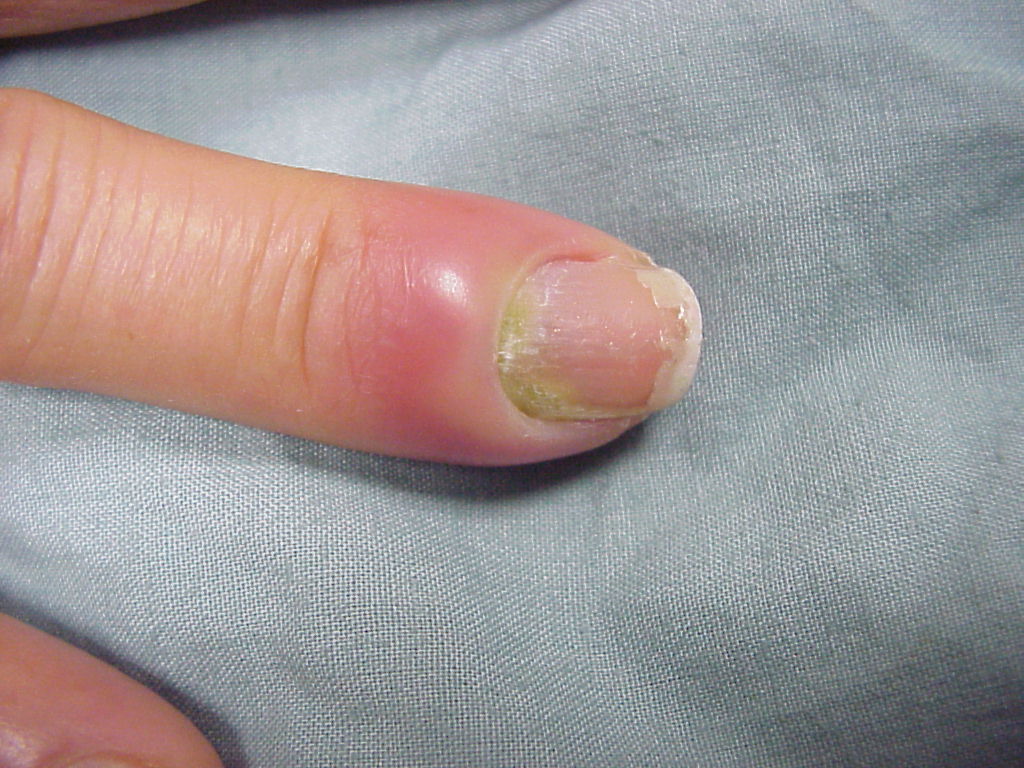
Паронихия пальца является одной из наиболее частых форм панариция.
Заболевание относится к поверхностным воспалительным процессам.
Чаще всего развивается паронихия на руках.
Паронихий пальца ноги тоже встречается, но значительно реже.
Причины паронихия
Причиной паронихия пальца на руке или ноге чаще всего является его повреждение с занесением инфекции.

- Переохлаждение.
- Воздействие химических соединений.
- Неправильно сделанный маникюр.
- Грибковая паронихия развивается вследствие экзогенного инфицирования.

Самые частые возбудители:
- стафилококк;
- стрептококк;
- кандида;
- протей;
- кишечная палочка.

У женщин заболевание встречается в 5 раз чаще, чем у мужчин.
Среди мужчин риск самый высокий у рабочих, которые часто контактируют с горюче-смазочными материалами и занимаются физическим трудом.
Гораздо чаще поражаются воспалительным процессом верхние конечности, чем нижние.
На руках чаще воспаляются ногтевые валики функционально активных 1, 2 и 3 пальцев.
4 и 5 пальцы (мизинец и безымянный) поражаются очень редко.
Иногда развивается паронихия на ноге.
Большой палец – самая частая локализация воспалительного процесса.
Обычно нагноение происходит вследствие травматизации ногтевого валика.
Иногда оно становится следствием плохой циркуляции крови, например, при сахарном диабете или хроническом переохлаждении.

Симптомы паронихия
Паронихии кистей или стоп характеризуются гнойным поражением ногтевого валика.
Заболевание протекает в две фазы.
Острый паронихий начинается с болевого синдрома, покраснения и отечности кожи в области поражения.
Это фаза воспалительной инфильтрации.
По-другому её называют сухой паронихий.
Через несколько дней наблюдается либо рассасывание инфильтрата, либо переход заболевания в стадию гнойного расплавления.
Ногтевой валик приподнимается.
Под ним наблюдается гной.

Болевые ощущения в этой фазе усиливаются.
Часто боль носит пульсирующий характер.
Она может быть настолько интенсивной, что лишает человека сна.
Формы паронихия
Есть разные виды данного заболевания.
По этиологическому фактору это может быть кандидозная паронихия или бактериальная.
По распространенности очага воспаления – поверхностная или глубокая.
По локализации – паронихия стопы или кисти.
По одной из клинических классификаций выделяются:
- I. грибковая паронихия (болезнь кондитеров) – слабо выраженное воспаление с хроническим течением;
- II. пиококковая паронихия – проявляется резкой болью и сильным нагноением;
- III. язвенная паронихия – характеризуется образованием изъязвления кожи ногтевого валика.
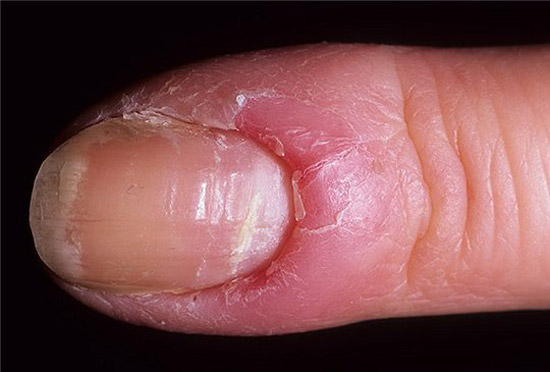
Грибковая паронихия
При грибковой паронихии:
- Слабо выражен болевой синдром.
- Гной выделяется в небольшом количестве.
- Эпонихий (кожа возле основания ногтя) постепенно исчезает.
Кандида может вызывать хронический паронихий.
Он характеризуется рецидивирующим течением.
Риск повторных воспалительных процессов увеличивается в случае иммунодефицитных состояний или заболеваний, связанных с нарушением микроциркуляции.

Диагностика заболевания не составляет труда.
Она проводится по одним только клиническим симптомам.
Выяснение вида микроорганизма, спровоцировавшего патологический процесс, обычно не имеет смысла.
Лечение одинаковое, вне зависимости от того, кто вызывал воспаление: кишечная палочка или золотистый стафилококк.
В общем анализе крови врач наблюдает признаки воспаления:
- сдвиг влево лейкоцитарной формулы;
- увеличение количества лейкоцитов;
- повышение СОЭ.
Для оценки выраженности и распространенности патологического процесса может использоваться рентген.
Гнойная паронихия
При пиогенной паронихии наблюдается:
- сильный локальный отек;
- выраженный болевой синдром;
- большое количество гноя в гнойно-некротической фазе;
- повышение температуры тела.
Температура тела зависит от стадии воспаления.
На стадии инфильтрации она обычно не превышает 37,5 градусов.
Во время гнойно-некротического воспаления может достигать 39 градусов и выше.
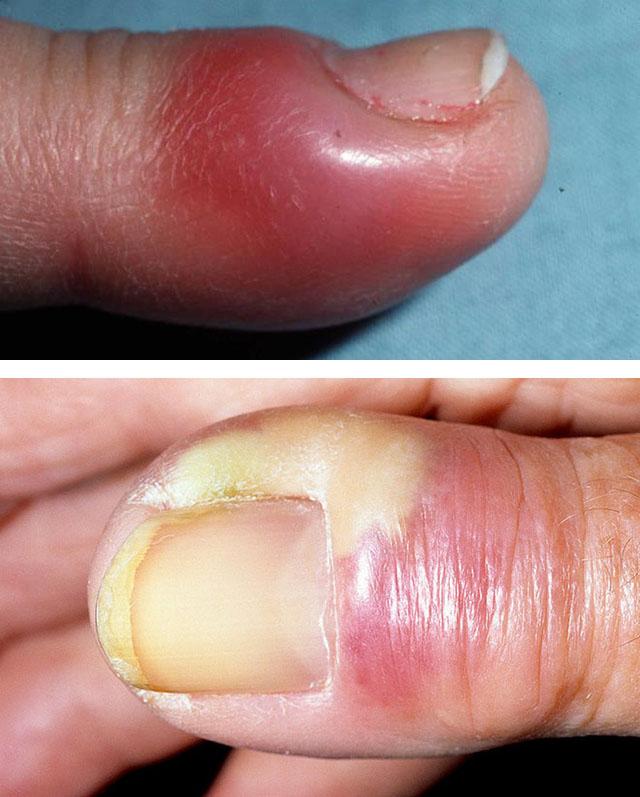
Консервативное лечение паронихия
Если врачом диагностирована паронихия, лечение в домашних условиях предполагает использование таких методов:
- горячие ванночки;
- спиртовые компрессы;
- антибактериальные мази.
При своевременном проведении терапевтических мероприятий наблюдается обычно один из двух исходов:
- I. Воспаление ликвидируется.
- II. Фаза инфильтрации переходит в фазу гнойного расплавления.
В случае перехода заболевания во вторую фазу требуется вскрытие паронихия.
Оно проводится в амбулаторных условиях.
Врач подрезает и отслаивает кожу у ногтевой пластины, а затем удаляет гной.
Глубокая паронихия: как лечить?
Если результата лечения нет, паронихия на ноге или руке становится глубокой.
В таком случае для лечения требуется хирургическое вмешательство.
Операция проводится под проводниковой анестезией.
Ногтевой валик рассекается.
Некротизированные (отмершие) ткани удаляются.
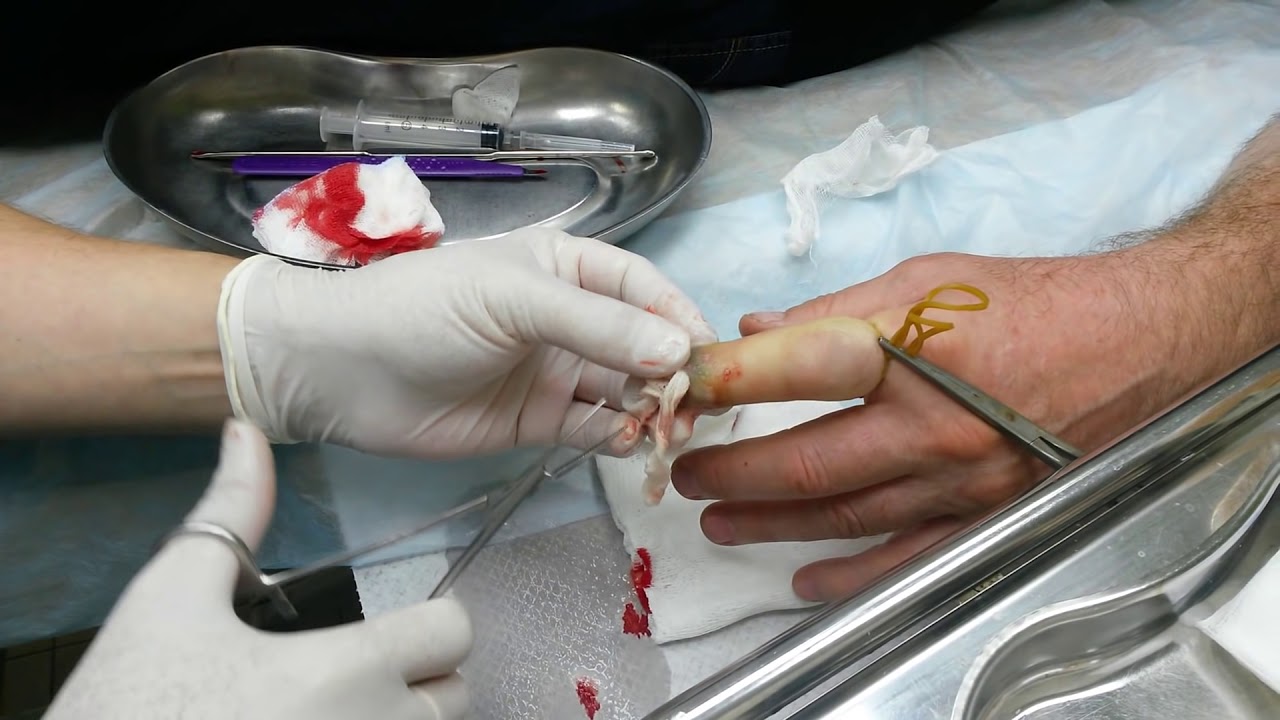
Затем накладывается повязка.
Используются мази для профилактики рецидива и быстрого заживления паронихия: левомеколь, цинковая мазь и другие, по усмотрению врача.

Обычно заживление после хирургического лечения паронихия ногтей проходит в течение 1 недели.
В послеоперационном периоде повязка не меняется.
Палец должен оставаться обездвиженным.
Лечение паронихия антибиотиками может проводиться на всех стадиях патологического процесса.
Врач может назначить антибактериальные препараты в разных формах при лечении паронихия:
- мазь для наружного нанесения;
- внутрь в виде таблеток или капсул;
- в инъекциях (внутримышечных или внутривенных).
Даже на начальной стадии заболевания врач иногда применяет антибиотики, если есть факторы риска распространения воспалительного процесса (например, сахарный диабет).
Антибиотики при паронихии применяются с целью:
- остановки развития заболевания на стадии инфильтрации;
- при переходе в стадию некротически-гнойного воспаления – для профилактики глубокого поражения тканей;
- после операции – для предотвращения рецидива.
Самостоятельное применение антибиотиков крайне нежелательно.
Эти препараты небезопасны.
Несоблюдение правильного курса и дозировок сделает лечение безрезультатным и спровоцирует формирование у бактерий лекарственной устойчивости.
При гнойном паронихии обычно применяются препараты широкого спектра действия.
При кандидозной форме заболевания используются противогрибковые мази.
Если ногтевой валик – не единственная локализация кандидомикоза в организме, могут быть использованы антимикотики для приема внутрь.
Последствия паронихия
Если у больного развился паронихий пальца, лечение должно быть своевременным и адекватным.
Около 90% всех случаев панариция – это поверхностные формы заболевания.
Но они могут переходить в глубокие.
Они гораздо тяжелее поддаются лечению и могут стать причиной потери пальца.
В группе риска – больные сахарным диабетом.
В случае развития паронихия обращайтесь в нашу клинику.
Чем раньше мы начнем терапию, тем больше шансов вылечить болезнь без операции.
При подозрении на паронихий обращайтесь к автору этой статьи – дерматологу, микологу в Москве с 15 летним опытом работы.
Паронихия – дерматологическая болезнь, протекающая на фоне воспаления околоногтевого валика. К причинам относят механическое воздействие, влияние химических компонентов либо высоких температур с последующим присоединением вторичной инфекции.
Если протекающий процесс острый, то на пальце пациента выявляется гиперемия, выраженная отечность. Присутствует болевой синдром в области валика. При отсутствии своевременного лечения происходит нагноение, абсцесс. Если воспалительный процесс носит хронический характер, то изменяется форма ногтевой пластины, ее структура.
Диагностические мероприятия не вызывают трудностей. Паронихия определяется посредством визуального осмотра. В некоторых случаях требуется дополнительная диагностика, когда присоединилась грибковая или бактериальная инфекция, поскольку надо установить вид возбудителя для назначения терапии.
По какой причине происходит воспаление околоногтевого валика на ногах или руках, классификация болезнь и симптоматика, оперативное и консервативное лечение паронихии – рассмотрим подробно.
О чем в этой статье?
Почему появляется паронихия?
 Кожа кистей рук и стоп намного крепче, чем покров на других участках тела. Это обусловлено тем, что руки и ноги «соприкасаются с внешним миром», подвержены негативному воздействию. И это можно сказать о ладонной и подошвенной поверхности кистей и ступней, но не о кожице рядом с ногтем. Она мягкая, ее легко травмировать.
Кожа кистей рук и стоп намного крепче, чем покров на других участках тела. Это обусловлено тем, что руки и ноги «соприкасаются с внешним миром», подвержены негативному воздействию. И это можно сказать о ладонной и подошвенной поверхности кистей и ступней, но не о кожице рядом с ногтем. Она мягкая, ее легко травмировать.
Паронихия пальца на руке возникает по ряду причин. К наиболее распространенной этиологии относят травмирование ногтевых валиков. Например, попадание занозы. Еще причины – воздействие химических веществ. Не обязательно агрессивных вариантов, паронихия может быть следствием влияния стирального порошка или средства для мытья посуды.
Паронихию может спровоцировать грибковая инфекция, несоблюдение элементарных правил гигиены. Паронихия на ноги может возникнуть из-за ношения тесной и узкой обуви.
У некоторых пациентов воспаление является профессиональной болезнью. В группу риска попадают:
- Хирурги (обрабатывают кожный покров перед операцией антисептиками, которые достаточно агрессивны).
- Сапожники (регулярный контакт с клеем).
- Сотрудники химических лабораторий.
- Люди, которые часто стирают руками в горячей воде.
Паронихия – это воспаление, которое является следствием неправильной обработки околоногтевого валика при педикюре/маникюре. В 99% случаев воспаление протекает наряду с вторичной инфекцией. К наиболее распространенным возбудителям относят грибков, гноеродных бактерий, стрептококков и стафилококков. Если болеет младенец, то патогенез часто базируется на бактериальной инфекции.
В своем развитии паронихия проходит несколько стадий. Это инфильтрация (воспаление, которое характеризуется повышением плотности тканей), скопление гноя, выход его на поверхность, очищение от гнойных масс (очень редко происходит само по себе) и заполнение полости новыми тканями.
Классификация и клинические проявления воспаления
 В дерматологической практике выделяется много разновидностей паронихии. Поэтому если у взрослого или ребенка воспалился пальчик, тянуть нельзя. Отсутствие лечение может привести к тому, что ноготь полностью отойдет от ложа, при этом возможны осложнения как сепсис, нарушение функциональности конечности и т.д.
В дерматологической практике выделяется много разновидностей паронихии. Поэтому если у взрослого или ребенка воспалился пальчик, тянуть нельзя. Отсутствие лечение может привести к тому, что ноготь полностью отойдет от ложа, при этом возможны осложнения как сепсис, нарушение функциональности конечности и т.д.
Причины классификации базируются на полиэтиологичности болезни, которая отображается на течении заболевания. Помимо этого, отличия в существенной степени определяют тактику медикаментозной терапии.
Принципы лечения различаются в зависимости от патогенеза. Современная классификация, используемая в дерматологической практике, выглядит так:
- Простой тип. Может быть самостоятельной болезнью либо проявлением других разновидностей паронихии. Причина: воздействие высоких температур, физических факторов. Больной жалуется на гиперемию, отек, воспаление, умеренный болевой синдром. Может пройти сама в течение 10 суток.
- Гнойный (пиковый) вид – тип патологии, который характеризуется активностью гноеродных микробов. Диагностируется часто. Симптомы: резкая отечность, выраженный болевой синдром. Боль носит пульсирующую природы. Спустя 2-3 после гиперемии проявляется нагноение, валик становится желтого цвета. В последующем гной может самостоятельно вытечь наружу или осуществляется вскрытие хирургом.
- Кандидамикотическая Paronychia (болезнь кондитеров). Возбудителем является грибок рода Кандида. Развитие обусловлено совокупностью провоцирующих факторов – механическое воздействие, контакт с грибком, снижение иммунного статуса. Воспаление умеренное, иногда появляется абсцесс. Течение патологии продолжительное. При отсутствии лечения грибок поражает ноготь. Онихомикоз проявляется пожелтением пластины, ее утолщением, изменением формы.
- Язвенный вид – на ногтевом валике формируются небольшие язвочки. Патогенез базируется на бактериальной инфекции, химическом воздействии. Язвы причиняют сильную боль, предстают воротами для инфицирования микробами и грибками, что ведет к развитию гнойной разновидности паронихии.
- Роговой вид встречается редко. Протекает наряду с развитием гиперкератоза на поверхности околоногтевого валика. Косвенно свидетельствует о сифилисе.
Паронихия может возникнуть при псориазе либо экземе. Это возникает редко, но форма имеет клинические особенности. Проявляется умеренное воспаление, на поверхности формируются везикулы, которые разрушаются, после образуются корочки, шелушится кожа.
Диагностические мероприятия
Паронихия может поразить любой палец – мизинец, большой и др. Определить заболевание легко, достаточно визуального осмотра медицинским специалистом. У всех пациентов воспаление проявляется гиперемией и отечностью, при пальпации выявляется острая боль.
Визуально определить возбудителя болезни нельзя. Поэтому проводится микробиологическое исследование. Иногда проверка осуществляется методом Грама. Он подразумевает окрашивание микробов анилиновыми красителями, которое фиксируют йодным раствором. После установления вида возбудителя назначают лечение.
Медикаментозное лечение паронихии
Лечение во многом зависит от этиологии и формы патологического процесса, наличия и отсутствия инфекционного агента, грибковой инфекции. В терапии используют средства для внутреннего применения (таблетки), антисептические растворы, противовоспалительные лекарства, мази и кремы.
Антибиотики
 Если диагностика показала, что причиной выступают бактерии, то без проведения антибактериальной терапии не обойтись.
Если диагностика показала, что причиной выступают бактерии, то без проведения антибактериальной терапии не обойтись.
Длительность курса варьируется от 7 до 14 суток.
Обычно используются антибиотические препараты с широким спектром антибактериальной активности.
Для лечения паронихии назначают антибиотики, представленные в таблице:
| Название препарата | Активное вещество | Способ применения | Противопоказания |
|---|---|---|---|
| Эритромицин | Эритромицин | Взрослому человеку назначают 200-400 мг каждые шесть часов. При необходимости увеличивают до 4000 мг в сутки. Детям 40 мг на один кг веса. | Значительное снижение слуха, гиперчувствительность, беременность, аритмия, лактация. Осторожно при патологиях почек. |
| Цефалексин | Цефалексин | Средняя доза для взрослого человека 250-500 мг каждые шесть часов. Таблетки пьют за полчаса до приема пищи. | Непереносимость, беременность, недостаток сахаразы в организме. Осторожно на фоне почечной недостаточности. |
| Тетрациклин | Тетрациклина гидрохлорид | По 250-500 мг 4 раза в день или по 500-1000 мг два раза в сутки. Детям от 8 лет назначают в зависимости от веса и интервала между применениями. | Детский возраст до восьми лет, беременность, патологии почек и печени, лейкопения. |
Дозировки указаны в соответствии с инструкцией к препаратам, могут отличаться от рекомендаций врача.
Местная обработка
Паронихия на ноге или руке обязательно лечится с применением местных средств. Назначают растворы антисептического действия. Кратность применения – до трех раз в сутки. Обрабатывают воспаленный валик препаратами – Фурацилин, Хлоргексидин, Мирамистин, зеленка.
Между манипуляциями можно наносить Ихтиоловую мазь. Кратность до 3 раз в сутки. Ее накладывают под повязку. Длительность лечения определяется индивидуально.
Лечение при грибке
При наличии запущенной формы грибка для излечения от паронихии используют таблетки противогрибкового свойства.
- Интраконазол. В составе вещество с одноименным названием в дозировке 100 мг. Форма выпуска – капсулы. Средство обладает противогрибковым эффектом. Дозировка зависит от вида возбудителя, клиники. Лечение длится от нескольких недель до пары месяцев.
- Флуконазол. Дозировка составляет 250 мг в неделю. Прием длится в течение нескольких месяцев.
Дополнительно используются в лечебном курсе местные средства – крем Клотримазол, Акридерм, Миконазол, Микостоп. Наносят на пораженную область 1-3 раза в день. Курс терапии варьируется от 2 до 4 недель.
Препараты для предупреждения вторичной инфекции
Схема медикаментозного лечения часто включает в себя лекарственные средства, предназначенные для предупреждения развития вторичной инфекции. Назначают местные медикаменты в виде крема, раствора, порошка и мазей:
- Левомеколь мазь наносят тонким слоем на пораженную область. Лечебный курс до десяти суток.
- Банеоцин (порошок). Накладывают под повязку до 4-х раз в сутки. Предельная суточная дозировка порошка для взрослого человека не более 1000 мг.
- Диоксидин (мазь). На ноготь и кожу наносят раз в день. Терапия длится 21 день.
Чтобы устранить нагноение используют мазь Вишневского. Накладывают только под марлевую повязку. Меняют 2-3 раза в день. Допускается применение до 20 дней.
Оперативное вмешательство
 Когда консервативная терапия не дает результата, заболевание прогрессирует, то гнойник приходится вскрывать, чтобы предупредить осложнения. Чаще всего используется хирургическое вмешательство, называемое операцией Кеневела.
Когда консервативная терапия не дает результата, заболевание прогрессирует, то гнойник приходится вскрывать, чтобы предупредить осложнения. Чаще всего используется хирургическое вмешательство, называемое операцией Кеневела.
Суть вмешательства в том, что хирург обнажает угол ногтевой пластины, удаляет гнойные массы и патологические ткани, устанавливает дренаж. После операции остается рана. Для ускорения регенерационных процессов и предупреждения инфицирования назначают мази и растворы – антисептические, противовоспалительные и антибиотики (перечислены выше).
Операция требует аккуратности, поскольку повреждение ногтевого ложа ведет к тому, что в дальнейшем произойдет деформация ногтя.
Домашнее лечение народными средствами
 Домашние способы посредством нетрадиционных средств помогают на ранней стадии патологического процесса. При острой форме их можно использовать в качестве симптоматического лечения, чтобы снизить воспаление, выраженность болевого синдрома и отечность.
Домашние способы посредством нетрадиционных средств помогают на ранней стадии патологического процесса. При острой форме их можно использовать в качестве симптоматического лечения, чтобы снизить воспаление, выраженность болевого синдрома и отечность.
Дома делают ванночки и компрессы. По отзывам, они хорошо помогают. При умеренном воспалении можно сделать примочку на основе белка и спирта. Необходимо в чашку вылить белок, маленькой струей добавлять спирт. Белок начнет сворачиваться. После все процедить, чтобы хлопья белка остались на марле.
Приложить марлю с ними к пораженной конечности, сверху укрыть полиэтиленовой пленкой. Не снимают примочку в течение семи часов. После делают новый компресс по той же схеме. В общей сложности лечение длится 3 дня. При правильном подходе нарыв затянется, проблема нивелируется.
Народные методы лечения:
- Ванночка с добавлением медного купороса. Для лечения понадобятся теплая вода и медный купорос – одна щепотка. В теплую воду добавляют купорос, хорошо смешивают. Окунают пораженный палец в жидкость, ждут четверть часа. Делают по одной процедуре каждый день. Курс лечения 4 дня.
- Комбинация марганцовки и капусты. Рецепт такой: необходимо отварить капустный лист до мягкого состояния. После его смазывают сметаной. Далее растворяют пару крупинок марганцовки в воде, опускают конечность на 10-20 секунд. Затем к ней прикладывают капустный лист, сверху все фиксируют посредством бинта. Компресс оставляют на 8 часов. Манипуляцию лучше проводить перед сном. Выздоровление наступает через 3-4 дня.
Дома можно делать ванночки с ромашкой, календулой, шалфеем. Не рекомендуется добавлять эфирное масло этих трав. Если народное лечение не помогает, ситуация ухудшается, с визитом к доктору тянуть не стоит.
Профилактика
 С профилактической целью рекомендуется чаще мыть руки, особенно, если род деятельности связан с контактами с химическими веществами, риском мелких травм – порезы, заусеницы и т.д.
С профилактической целью рекомендуется чаще мыть руки, особенно, если род деятельности связан с контактами с химическими веществами, риском мелких травм – порезы, заусеницы и т.д.
Делая маникюр дома или у мастера, необходимо следить о должной дезинфекции инструментов, поскольку есть риск не только паронихии, но и грибка ногтей. Полностью срезать кутикулу нельзя, как и обрезать ногти коротко либо их грызть.
Если было воспаление околоногтевого валика на ноге, советуется более тщательно подходить к выбору обуви – должна быть по размеру и из качественных материалов и носков – лучше отдать предпочтение натуральным тканям.
